В последние годы стало возможным эхографическое выявление Некоторых состояний, клиническое значение которых остается на сегодняшний день неясным. К подобным эхографическим находкам относится так называемый тестикулярный микролитиаз (ТМ), тогда в паренхизме яичка при ультразвуковом исследовании на высокоразрешающей Аша- ратуре определяются множественные, мелкоточечные эхогенные включения без акустических теней. Отсутствие субъективных жалоб и специфических клинических проявлений этого состояния обусловливает необходимость точного определения практической значимости эхотрафической находки и разработки тактики ведения пациентов. Выявление ТМ является каждый раз эхографической находкой, поскольку сам по себе ТМ не имеет клинических проявлений, а УЗ-тестикулярного скрининга детского населения нет. Обычно феномен выявляется по поводу других тестикулярных заболеваний. Из 26 собственных наблюдений показаниями к УЗИ у 25 детей были различные варианты СОМ, у 1 младенца — единственное яичко на фоне множественных врожденных пороков развития. Всего у детей с ТМ было выявлено:
• острый эпидидимит — 4;
• трансформация гидатиды — 5;
• единственное яичко у ребенка с множественными пороками развития — I;
• водянка оболочек яичка — 6;
• подозрение на травму яичка — 3;
• неясные боли у детей подросткового периода — 6;
• отек мошонка аллергического генеза — 1.
Во всех случаях клиническое течение СОМ было обычным, пальпаторно (в том числе интраоперационно у детей с трансформацией гидатиды) яички изменены не были, лечение было традиционным, дети были выписаны в обычные сроки. Из этих 26 детей в отдаленные сроки (до 3 лет) осмотрены 7 детей: эхографическая картина касантельно собственно ТМ практически не менялась. Ни один из наблюдающихся детей пока не достиг фертильного возраста и судить о наличии или отсутствии нарушений сперматогенеза пока не представлятся возможным.
Первые описания ТМ появились в специальной литературе в начале 1980-х годов, когда стал и использоваться высокочастотные и шейные датчики в диагностике андрологической патологии, но целенаправленные исследования проблемы относятся к более позднему периоду — концу 90-х годов. Принято различать две эхографические формы в зависимости от выраженности феномена: генерализованную, или классическую и локальную.
1. СТМ (classic testicular microlithiasis — классический), когда в одной плоскости сканирования определяется более 5 включений в паренхиме яичка. В случаях выраженного проявления заболевания вся паренхима яичка может быть выполнена мелкоточечными включениями практически без участков непораженной ткани яичка (рис. 6.1)

Рис. 6.1. Генерализованная форма ТМ
2. LTM (limited testicular microlithiasis — ограниченный) — менее 5 включений в паренхиме яичка в одной плоскости сканирования (рис. 6.2). Иногда во всей паренхиме яичка удается визуализировать всего 2—3 точечных включения.

Рис. 6.2. Ограниченная форма ТМ
Классическая форма ТМ встречается немного реже локализованной. Поражение почти всегда носит 2-сторонний характер (при наличии 2 яичек), при этом интенсивность проявления феномена справа и слева может быть несколько различной. В единичных случаях и только при локализованной форме, поражение может быть односторонним (рис. 6.3).

Рис. 6.3. Латерализация поражения при ТМ: одностороннее поражение при локализованной форме, билатеральное — при генерализованной
Встречается ТМ у детей очень редко, во всяком случае аналитических исследований по этому вопросу практически нет. В то же время, представляется вероятным значительно более широкое распространение этого феномена в популяции хотя бы потому, что тестикулярного ультразвукового скрининга детского населения не существует, а отсутствие самостоятельных клинических проявлений определяет и отсутствие возможности УЗИ этой области.
Учитывая крайне малую осведомленность практических врачей относительно этого состояния, его неизвестный прогноз и отсутствие единой тактики ведения таких пациентов, представляется целесообразным предложить расширенный обзор литературы касательно этой патологии.
С самого начала эхографических исследований ТМ ему придавалось значение в возникновении орхиалгий и нарушении фертильности. Сочетание ТМ с эпидидимо-орхитами признано, скорее всего, совпадением. Динамическое наблюдение за пациентами с ТМ позволило заключить, что заболевание чаще является непрогрессирующим или медленнопрогрессирующим, когда за несколько лет наблюдения (взрослые пациенты) только в единичных случаях было обнаружено увеличение количества эхогенных фокусов в яичках.
Ультразвуковая картина заболевания настолько характерна, что морфологическое подтверждение диагноза признано необязательным, или — должно выполняться только при высоком риске онкопатологии. Тем не менее морфологическая субстанция эхографического феномена хорошо известна благодаря относительно частому сочетанию ТМ и testicular tumor (ТТ) с последующей органу нося щей операцией и патоморфологическим исследованием удаленного яичка. Мелкие эхогенные включения, различимые при УЗИ, формируются за счет множественных мелких интратубулярных кальцификатов в семиниформныхтубулах.
Именно относительно частое сочетание ТМ с ТТ явилось причиной большинства исследований ТМ, выполненных за последнее десятилетие. Результаты наиболее масштабных исследований с изучением эхографической картины скротальной патологии у тысяч пациентов сведены
в таблицу № I. Как следует из материалов таблицы, частота ТМ среди пациентов, обратившихся в профильные отделения медицинских учреждений, колеблется, по данным разных авторов, от 0,6 до 18%. Это связано как с различным классом используемой ультразвуковой техники, так и с разным контингентом больных. Частота ТТ среди пациентов с ТМ также значительно колеблется, и в разных исследованиях составляет от 6 до 46%, что, в любом случае, значительно выше, чем среди пациентов без ТМ, где частота ТТ не превышает 1%.
Таблица 1. Частота тестикулярного микролитиаза и тестикулярных опухолей (поданным зарубежных автором)
|
Источник |
Всего |
Из них - ТМ |
ТТ из ТМ |
ТТ без ГМ |
|
Cast JE, et all. //A.IK. 2000,- V. 175. - N. 6,- P. 1703-6. |
4892 |
33 (0,68%) |
7(21,6%) |
54(1,1%) |
|
Otite U, et all.// Eur Urol. - 2001,- V. 40,- N. 5. - P. 538-42. |
3026 |
54 (1,77%) |
7 (13,0%) |
|
|
Skyrme RJ, et all. // BJ U Int. - 2000.-V. «6,- N. 4. - P. 482-5. |
2215 |
34(1,4%). |
5(15%) |
26 (1,1%). |
|
Hobarth K, et all. //Urology. - 1992. - V.40. - N.5. - P.464-7. |
1710 |
II (0,6%) |
5 (45,5%) |
|
|
Derogee M, et all. //Urology. - 2001,- V. 57,- N. 6,- P. 1133-7 |
1535 |
63 (4,1%), |
29 (46%) |
|
|
Middleton WDet all.// Radiology. - 2002,- V. 224.- N. 2,- P. 425-8. |
1079 |
195 (18,1%) СТМ - 40 (3,7%), LTM - 155 (14,4%) |
12 (6,2%) СТМ 3 (7,5%) LTM 9 (5,8%) |
3 (0,3%) |
|
Bach AM, et all.//Radiology. - 2001,- V. 220,- N. 1- P. 70-5. |
528 |
48 (9%) |
13 (27%) |
38 (8%) |
|
Bennett HF, el all. Radiology // 2001,- V. 218,- N. 2,- 1'. 359-63. |
39СТМ, 65 LTM |
СТМ 7 (18%) LTM 1 (2%) |
||
|
Backus M L, et all. //Radiology.- 1994,- V. 192,- N. 3,- P. 781-5. |
42 |
17 (40,5%) |
||
|
Schjerling L,et all.// Ugeskr Laeger.- 2002 - V. 164— N. 15,- P. 2041-5. |
14 |
2 (14.3%) |
Единственное наблюдение значительного количества ТМ у детей (26 подростков, средний возраст 12,6 года) представлено в исследовании Furness PD 3rd, в котором прослежены результаты УЗИ у пациентов на протяжении до 7 лет. Динамическое наблюдение за пациентами с ТМ,
выявленном в детском возрасте, не обнаружило тенденции к развитию ТТ, тем не менее выделение детей с ТМ в группу риска оправдано и целесообразно. Также значительный интерес представляет серьезное исследование детей с кистофиброзом (12 мальчиков от 2 до 12 лет). Считается доказанным отсутствие vas deferens у 99% взрослых мужчин с кистофиброзом, исследование детей показало наличие ТМ в 4 из 18 яичек у детей с кистофиброзом с явлениями панкреатической недостаточности, при этом кистофиброз без проявлений панкреатической недостаточности не сопровождался эхографической картиной ТМ. Среди 16 здоровых мальчиков (32 яичка) ТМ также не был обнаружен. Тестикулярной онкопатологии в исследованной группе детей выявлено не было.
Единичные наблюдения ТМ у 8-летнего мальчика, оперированного по поводу перекрута и некроза гидатиды, и у 14-летнего подростка с эпидидимоорхитом представляют интерес в основном за счет морфологической верификации диагноза. В отечественной литературе имеются единичные публикации касательно частоты ТМ у мальчиков с андрологической патологией и нарушениями полового развития (М.И. Пыков с соовт., 2007). Это определяет малое знание данной патологии не только среди специалистов ультразвуковой диагностики, но и среди детских хирургов и урологов, а следовательно — отсутствие динамического контроля за состоянием пациентов.
Высокая частота IM показана в группах пациентов, перенесших оперативную коррекцию крипторхизма, в том числе — и через много лет после излечения (зарубежные исследования).
В практике детской хирургии ТМ встречается редко и является случайной находкой при УЗИ мошонки, выполненном по другим причинам: травме, эпидидимитам, крипторхизму, варикоцеле. Подчеркивается значение использования высокочастотных датчиков 10—13 МГц. У молодых людей-байкеров частота ТМ составляет около 1%, что ненамного превышает частоту ТМ в популяции.
Другим важным аспектом исследования распространенности и значимости ТМ является определение роли этой эхографической находки в нарушении фертильности. Многочисленные исследования доказали, что ТМ встречается достоверно чаще в группах пациентов с нарушениями фертильности, однако частота ТМ здесь ниже, чем при наличии тестикулярной онкопатологии. В исследовании Miller R.L. подчеркивается как высокая частота ТТ (25 наблюдений), так и нарушений фертильности (32 наблюдения) среди 80 пациентов с ТМ.В большинстве исследований, проведенных в андрологических отделениях, средняя частота выявляемое™ ТМ невысока и составляет около 2% от всех пациентов. Значительные колебания этого показателя в разных группах определяется, видимо, как разным контингентом больных, так и различиями в классе используемой техники (табл. 2).
Таблица 2. Распространенность тестикулярного микролитиазау пациентов с нарушением фертильности и крипторхизмом
|
Источник |
Всего |
| ТМ (абс.) |
| ТМ (%) |
|
Нарушение фертильности |
|||
|
von Eckardstein S, et all. // J Androl. — 2001. — V. 22. - N. 5. - P. 818-824 |
1399 |
32 |
2,3 |
|
Schrey A, et all. // Ultraschall Med.- 2001.— V.22.- N.3. - P. 143—145 |
1030 |
8 |
0,8 |
|
Turchi P, et all. //Arch Ital Urol Androl. - 2000. - У. 72. - N. 4. - P. 245-248 |
250 |
2 |
0,8 |
|
Thomas K, et all. // Br J Radiol. - 2000. - V. 73 . - N. 869. - P. 494-497 |
159 |
10 |
6,2 |
|
Pierik FH et all. // J Urol. - 1999,- V. 162. - N. 5. - P. 1618-1620 |
1372 |
12 |
0,9 |
|
Aizenstein Rl et all. // J Clin Ultrasound. — 1998. - V. 26. - N. 4. - P. 195-198 |
180 |
5 |
2,8 |
|
Kessaris DN, et all. //J Urol. - 1994. - V. 152. - N. 5,- Pt. 1. - P. 1560-1561 |
150 |
2 |
1,3 |
|
Крипторхизм |
|||
|
Nicolas F, et all. // Prog Urol. - 2001. - V. II,- N. 2. - P. 357-361 |
202 |
19 |
9,52 |
|
Riebel T, et all. // Pediatr Radiol. - 2000. - V. 30. - N. 3. - P. 151-155 |
75 |
6 |
8,0 |
Клинический пример № 38.
Ребенок 1-го месяца жизни.
ПРАВОЕ ЯИЧКО: в мошонке, размеры несколько выше возрастной нормы (19x11 мм). В паренхиме яичка, во всех отделах, определяются множественные (без счета) мелкоточечные эхогенные включения без акустической тени.
ЛЕВОЕ ЯИЧКО — в левой половине мошонки, у входа в мошонку, в паховой и лонной областях и по внутренней поверхности бедра — без достоверных эхопризнаков тестикулярных структур и организованных патологических включений на момент осмотра.
ЗАКЛЮЧЕНИЕ: эхопризнаки тестикулярного микролитиаза справа, отсутствия(?) левого яичка.
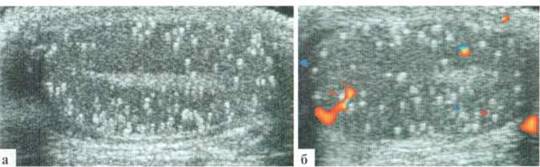
Рис. 2.10.8. Клинический пример № 26
Клинический пример № 39.
Правое яичко —18x9 мм.
Левое яичко — 16x12 мм.
Правый придаток — 6x5 мм.
Левый придаток — 10x13 мм.
С обеих сторон (больше — слева) в паренхиме яичек определяются единичные мелкоточечные эхогенные включения без четкой акустической тени (рис. 6.5).
ЗАКЛЮЧЕНИЕ: эхопризнаки тестикулярного микролитиаза.
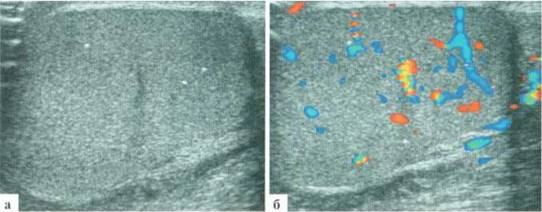
Рис. 6.5. Клинический пример № 39
Клинический пример № 40.
Правое яичко — 40x23 мм.
Левое яичко — 33x19 мм.
Правый придаток — 8x6 мм.
Левый придаток — 4x4 мм.
ПРАВОЕ ЯИЧКО: у нижнего полюса яичка определяется неизмененная гидатида на длинном основании, размерами около 5x2 мм. Единичное точечное эхогенное включение без акустической тени в паренхиме.
ЛЕВОЕ ЯИЧКО — размеры уменьшены, контуры ровные, интратеатикулярный сосудистый рисунок сохранен. В паренхиме определяются единичные мелкоточечные эхогенные включения без акустической тени.
ЗАКЛЮЧЕНИЕ: эхопризнаки гипоплазии левого яичка, тестикулярного микролитиаза, неизмененной гидатиды справа (рис. 6.6).

Рис. 6.6. Клинический пример № 40
Клинический пример № 41.
Ребенок из детского дома, с болезнью Дауна, 11 месяцев, осмотрен в первые (?) сутки заболевания:
Правое яичко — 13x8 мм.
Левое яичко — 12x8 мм.
ОРГАНЫ МОШОНКИ: яички в мошонке, размеры в пределах возрастной нормы. Структуры яичек хорошо дифференцированы. Контуры ровные, сохранены. Паренхима гомогенная, с мелкоточечными множественными (без счета) эхогенными включениями без акустических теней в обоих яичках. Справа определяется резкое утолщение и гиперемия оболочек яичка, небольшое количество жидкостного компонента в оболочках. В нижних отделах оболочек — включение пониженной эхогенности размерами около 11x7 мм, бессосудистое. Сосудистый рисунок в придатке усилен (рис. 6.7). Других дополнительных организованных структур в оболочках, проекции семейных протоков и сосудов не выявляется. Интратестикулярный сосудистый рисунок сохранен с обеих сторон. Структуры визуализируемых участков сосудов не изменены.
ЗАКЛЮЧЕНИЕ: эхопризнаки тестикулярного микролитиаза с обеих сторон (генерализованная форма), содержимого в оболочках яичка справа (гной), воспалительных изменений оболочек правого яичка (абсцесс мошонки).

Рис. 6.7. Клинический пример № 41: а — левое яичко; б, в, г — разные сканы правой половины мошонки