Синдром отечной мошонки (СОМ), иногда называемый еще «синдром отечной и гиперемированной мошонки», в соответствии со своим названием клинически проявляется в виде отека, гиперемии и болезненности, чаще половины мошонки. Этот синдром включает в себя массу самых различных по этиологии и морфологии заболеваний, которые требуют совершенно различных лечебных мероприятий и имеют различный прогноз. Однако объединение их в один синдром связано с тем, что клинические проявления крайне схожи, а негативная реакция на осмотр (особенно со стороны младших детей) делает клиническую дифференцировку синдрома еще более проблематичной.
СОМ у детей является наиболее частой тестикулярной патологией, самой частой причиной экстренного обращения в стационар.
Особенность проведения УЗИ: целесообразно начинать исследование с непораженной стороны (естественно, при одностороннем процессе, что бывает в подавляющем большинстве случаев). Это позволяет несколько успокоить ребенка и сразу убедиться в наличии непораженного контралатерального яичка.
Трансформация гидатиды у детей является наиболее частой причиной развития СОМ. Причины возникновения этой патологии не всегда понятны, однозначного мнения о генезе заболевания в настоящий момент нет. Возможен как механический перекрут ножки гидатиды, так и ее инфаркт по невыясненным причинам. Гидатида значительно увеличивается в размерах, часто приобретает «ячеистую» структуру. Форма трансформированной гидатиды обычно округлая или овальная. Размеры чаще от 3x3 до 5x6 мм. При допплеровском исследовании трансформированная гидатита всегда аваскулярна (2.1.1).
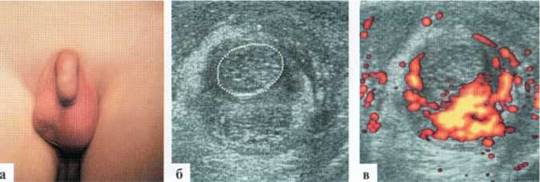
Рис. 2.1.1. Трансформация гидатиды:
а — внешний вид пациента; б, в — гидатида (пунктир) у верхнего полюса яичка
В редких случаях диаметр измененной гидатиты может превышать 10—12 мм и у маленьких детей практически достигать размеров яичка (рис. 2.1.2).

Рис. 2.1.2. Крупные размеры трансформированной гидатиды: 1 — яичко, 2 — гидатида. Размеры яичка и гидатиды практически одинаковы. Сосудистый рисунок при ДДС в гидатиде не прослеживается (б)
Частыми осложнениями трансформации гидатиды являются эпидидимит и реактивный выпот в оболочках яичка. Придаток яичка при этом значительно увеличивается в размерах, и при допплеровском исследовании определяется значительное усиление в нем сосудистого рисунка. Выпота в оболочках яичка обычно бывает немного (рис. 2.1.3). Также в большинстве случаев эхографически определяется утолщение мягких тканей мошонки на стороне поражения за счет выраженного отека.

Рис. 2.1.3. Трансформация гидатиды, реактивный эпидидимит: 1 — яичко; 2 — увеличенный в размерах, гиперемированный придаток; 3 — трансформированная гидатида; 4 — выпот в оболочках; 5 — значительно утолщенные мягкие ткани мошонки
При значительной давности заболевания (2 суток и более) нередко определяется изменение структуры выпота: он приобретает «сетчатый» вид. Почти всегда такие изменения сопровождаются отеком оболочек и мягких тканей яичка (рис. 2.4).
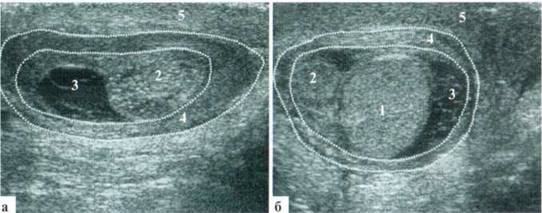
Рис. 2.1.4. Сетчатая структура выпота в оболочках (разные дети): 1 — яичко; 2 — гидатида; 3 — выпот; 4 — отечные оболочки; 5 — отечные мягкие ткани
Достоверно дифференцировать трансформированную гидатиду удается не всегда. Иногда ее сложно визуализировать на фоне измененного придатка, отличить гидатиду от фрагмента воспалительно измененного придатка яичка. Особенно это характерно для детей до 5 лет, когда размеры теститул и придатков невелики, выраженный реактивный эпидидимит встречается редко, и относительно нечасто появляется реактивный выпот в оболочках яичка (рис. 2.5). Большое значение имеет допплеровское исследование сосудистого рисунка: в гидатиде он не определяется, в придатке обычно усилен.

Рис. 2.1.5. Дифференцировать гидатиду (пунктир) на фоне измененного придатка (2) удается только в допплеровском режиме: 1 — яичко, 3 — выпот в оболочках
Клинический пример №1.
Ребенок 10 лет. Осмотр на 2-е сутки заболевания, через 40 минут после поступления в стационар. Жалобы на боли в левой половине мошонки. Объективно: левая половине мошонки умеренно гиперемирована, увеличена в размерах. Протокол УЗИ.
ОРГАНЫ МОШОНКИ:
Правое яичко — 23x14 мм.
Левое яичко — 23x13 мм.
Правый придаток — 9x7 мм.
Левый придаток —11x8 мм.
СПРАВА: яичко в мошонке, размеры в пределах возрастной нормы. Структуры яичка и придатка хорошо дифференцированы. Контуры ровные, сохранены. Паренхима гомогенная, без патологических включений. Дополнительных организованных структур и включений в оболочках, проекции семенных протоков и сосудов не выявляется. Структуры визуализируемых участков сосудов гроздьевидного сплетения не изменены. Интратестикулярный сосудистый рисунок не нарушен.
СЛЕВА: яичко в мошонке, размеры в пределах возрастной нормы. Структуры яичка и придатка хорошо дифференцированы. Контуры ровные, сохранены. Паренхима яичка гомогенная, без патологических включений. Структуры визуализируемых участков сосудов гроздьевидного сплетения не изменены. Интратестикулярный сосудистый рисунок не нарушен. Около верхнего полюса яичка определяется неправильноокруглой формы включение размерами около 9x8 мм, неравномерно пониженной эхогенности, бессосудистое при допплеровском исследовании (рис. 2.1.6). Других организованных структур и включений в оболочках, проекции семенных протоков и сосудов не выявляется.
ЗАКЛЮЧЕНИЕ: эхопризнаки трансформации гидатиды слева.
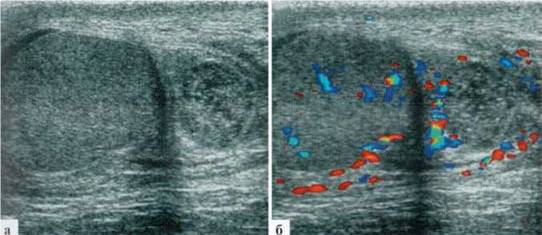
Рис. 2.1.6. Клинический пример №1: а — В-режим, рядом с яичком, в проекции придатка определяется округлой формы включение «сетчатой» структуры — гида-гида; 6— при ДДС сосудистый рисунок в ней не определяется, в яичке и придатке сохранен
Клинический пример № 2.
СЛЕВА: около верхнего полюса яичка определяется неправильноокруглой формы включение размерами около 9x8мм, неравномерно пониженной эхогенности, аваскулярное (рис. 2.7). Умеренное увеличение и гиперемия придатка. Небольшое количество жидкостного содержимого в оболочках яичка...
ЗАКЛЮЧЕНИЕ: эхопризнаки трансформации гидатиды слева, реактивного эпидидимита.
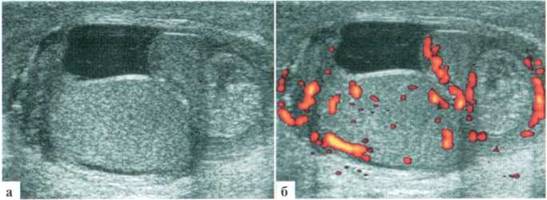
Рис. 2.1.7. Клинический пример № 2
Клинический пример № 3.
ЛЕВОЕ ЯИЧКО — придаток гетерогенный, с неровными контурами, усилением сосудистого рисунка при допплеровском исследовании. В проекции верхнего полюса яичка определяется гетерогенное бессосудистое образование с ровными контурами размерами 11x8 мм. Незначительное количество свободного жидкостного компонента в межоболочечных пространствах (рис. 2.8).
ЗАКЛЮЧЕНИЕ: эхопризнаки трансформации гидатиды, реактивного эпидидимита слева.

Рис. 2.1.15. Клинический пример № 10
В большинстве случаев эпидидимит развивается как вторичный процесс, например при трансформации гидатиды. Однако, первичный эпидидимит все же встречается у детей всех возрастных групп, включая новорожденных. В генезе заболевания, видимо, играет роль заброс инфицированной мочи в семявыносящие протоки. При УЗИ определяются увеличение размеров придатка (всегда) и разнообразные изменения его структуры. Контуры придатка часто становятся неровными. Всегда имеет место выраженное усиление сосудистого рисунка придатка, часто — небольшое количество жидкостного компонента в оболочках (2.2.1).

Рис. 2.2.1. Эпидидимит: 1 — яичко; 2 — придаток; 3 — выпот
Иногда также имеет место фуникулит (воспаление семенного канна- гика) с его отеком и гиперемией (рис. 2.2.2).
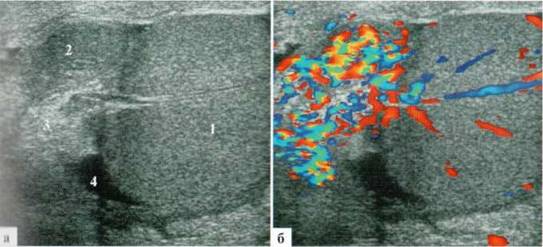
Рис. 2.2.2. Эпидидимит и фуникулит: 1 — яичко; 2 — придаток; 3 — семенной канатик (срез)
У детей раннего возраста изменения придатка бывают выражены еще более резко, по размерам он может приближаться к размерам яичка, форма его чаще становится неправильной. Всегда имеет место резкое усиление сосудистого рисунка (рис. 2.2.3).
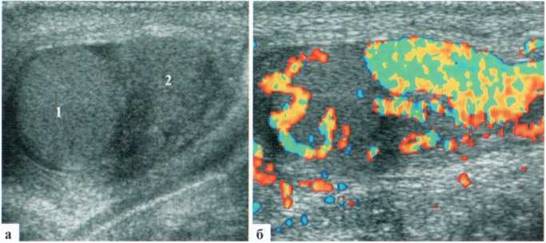
Рис. 2.2.3. Эпидидимиту младенца. Придаток (2) по размерам практически одинаковый с яичком (I), резко гиперемирован
В некоторых случаях контуры придатка бывают нечеткими, а структура — мозаичной, с чередованием участков повышения и понижения эхогенности (рис. 2.2.4). Динамическое УЗИ позволяет оценивать регресс воспалительных изменений придатка, при этом он постепенно (5—15 суток) уменьшается в размерах, нормализуется его структура, исчезает гиперемия.

Рис. 2.2.4. Эхографический вариант эпидидимита у новорожденного. Придаток (2) имеет резко неоднородную структуру, по размерам крупнее яичка (1). При ДДС (6) определяется выраженное усиление сосудистого рисунка в придатке
Клинический пример № 4.
Младенец 1-го месяца жизни, ранее ничем не болел, осмотр на 3-й сутки заболевания.
Правое яичко — 13x9 мм. Правый придаток — 6x4 мм.
Левое яичко — 14x8 мм. Левый придаток —15x9 мм.
ЛЕВОЕ ЯИЧКО — в мошонке, топография, размеры, структура яичка эхографически не изменены. Сосудистый рисунок яичка не нарушен. Небольшое количество жидкостного содержимого в оболочках. Придаток значительно увеличен в размерах, гетерогенный, гиперемирован при доплеровском исследовании.
ЗАКЛЮЧЕНИЕ: эхопризнаки эпидидимита слева.

Рис. 2.2.5. Клинический пример № 4
Клинический пример № 5.
Осмотр на 3-й сутки заболевания.
ПРАВОЕ ЯИЧКО — в мошонке, топография, размеры, структура яичка графически не изменены. Сосудистый рисунок яичка не нарушен. Без эхопризнаков жидкостного содержимого в оболочках. Придаток увеличен в размерах (13x9 мм, контралатеральный — 7x5 мм), гиперемирован при допплеровском исследовании. Фрагмент семенного канатика утолщен (отек), сосудистый рисунок усилен.
ЗАКЛЮЧЕНИЕ: эхопризнаки эпидидимита, фуникулита справа.
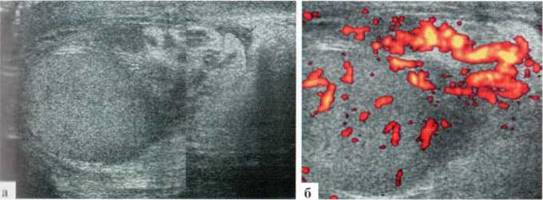
Рис. 2.3.15. Клинический пример № 10
Орхит у детей встречается редко, чаще в подростковом возрасте, но зафиксирован и у новорожденных. Причина заболевания не всегда ясна, клинико-лабораторное подтверждение инфекции мочевыводящих путей, которой отводится известная роль в генезе орхитов и эпидидмитов, имеет место далеко не всегда. Характерны весьма разнообразные изменения структуры яичка в В-режиме: от редко выраженных до практически не дифференцируемых. В большинстве случаев имеет место некоторое увеличение яичка в размерах, преимущественно — в толщину, при этом оно приобретает шаровидную форму. Эхогенность паренхимы может оставаться нормальной, может диффузно понижаться. Всегда имеется значительное усиление сосудистого рисунка в паренхиме яичка. Часто определяется некоторое снижение RI артериального тестикулярного кровотока, но, строго говоря, количественная оценка тестикулярного кровотока при гиперемии яичка у детей с орхитами редко дает принципиально новую информацию для оценки состояния пораженного органа. Часто определяется утолщение оболочек яичка за счет их отека и небольшое количество жидкостного содержимого в оболочках (рис. 2.3.1).

Рис. 2.3.1. Орхит слева у ребенка 11 лет: а, б — правое неизмененное яичко 32x15 мм; в, г — левое яичка увеличено в размерах до 42x26 мм, паренхима гомогенная, без значительных структурных изменений, резко выраженное диффузное усиление сосудистого рисунка
Весьма демонстративным является поперечное сканирование мошонки, когда датчик располагается перпендикулярно ее шву, и в поле сканирования попадают одновременно оба яичка или хотя бы их внутренние фрагменты. Изменение формы яичка и интенсивности интратестикулярного сосудистого рисунка не вызывают сомнения (рис. 2.3.2).

Рис. 2.3.2. Поперечное сканирование по передней поверхности мошонки у ребенка 13 лет с правосторонним орхитом с одновременной визуализацией фрагмента правого (D) и левого (S) яичек
В редких случаях паренхима яичка при орхите имеет «мозаичный», или «географический» вид, когда имеются сливные поля понижения эхогенности. Обычно сосудистый рисунок усилен именно на этих гипоэхогенных участках (рис. 2.3.3)
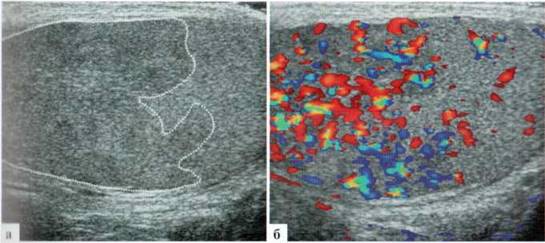
Рис. 2.3.3. «Мозаичная» структура яичка и неравномерное выраженное усиление ратестикулярного сосудистого рисунка у ребенка 12 лет с орхитом. Зона понижения зхогенности паренхимы яичка показана пунктиром
Иногда в паренхиме яичка при орхите определяются мелкие очаги понижения эхогенности, подозрительные на деструктивные изменения, особенно при отсутствии в них кровотока. Если паренхима остальных фрагментов яичка сохранена, то заболевание имеет благоприятный прогноз, после стихания воспалительного процесса очаговые изменения исчезают и происходит полное эхографическое восстановление структур яичка (рис. 2.3.4).

Рис. 2.3.4. Мелкий очаг (пунктир) деструктивных (?) изменений паренхимы яичка при орхите
Достоверная деструкция паренхимы яичка при орхите у детей встречается редко. Практически аваскулярные, гипоэхогенные, неправильной формы фрагменты яичка в острый период заболевания постепенно перестают отчетливо визуализироваться, но уже через 3—4 недели удается зафиксировать умеренное уменьшение размеров яичка (рис. 2.3.5)

Рис. 2.3.5. Крупный очаг деструкции (пунктир) в паренхиме яичка при орхите у ребенка 5 лет
Тяжелые атрофические изменения паренхимы яичек после орхита у детей наблюдаются очень редко в основном, при развитии заболевания на фоне отягощенного преморбидного фона. При этом определяются значительно выраженные очаговые изменения в виде участка понижения эхогенности, неравномерное обеднение сосудистого рисунка и прогностически серьезное выраженное повышение резистивных характеристик артериального тестикулярного кровотока. Часто орхиту сопутствуют эпидидимит, отек оболочек яичка, выпот в оболочках (2.3.6).
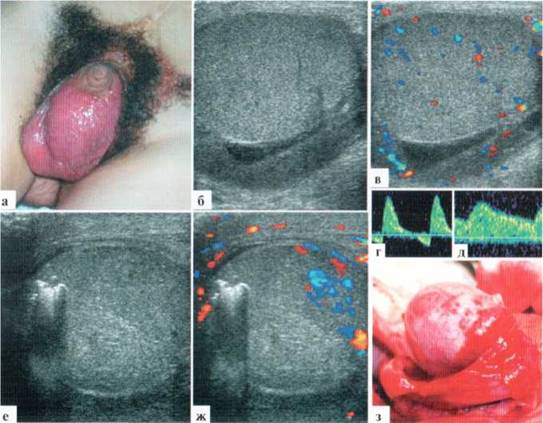
Рис. 2.3.6. Деструктивный орхит у мальчика 14 лет с экстрофией мочевого пузыря (состояние после операции):
а — внешний вид пациента;
б, в — 3-й сутки заболевания. Яичко округлой формы, гиповаскулярное, с резким отеком оболочек;
г — допплерография: R1 = 1,18;
д — на контралатеральной стороне RI =0,57;
е, ж — через 2-е суток: появилась линия демаркации, в аваскулярной части паренхимы сформировались мелкие кальцификаты;
з — интраоперационно: после рассечения белочной оболочки яичко слабо кровоточит
У детей раннего возраста орхит принципиально визуализируется так же как и у старших детей, однако, в большинстве случаев, в воспалительный процесс вовлекается как само яичко, так и придаток (рис. 2.3.7). Почти всегда в оболочках яичка определяется более или менее значительное количество мутного или гетерогенного выпота, который часто приобретает «сетчатый» вид, сами оболочки становятся утолщенными за счет отека, с усиленным сосудистым рисунком. Характерно выраженное усиление сосудистого рисунка в воспалительно измененных яичке и придатке. Некротических изменений яичка у детей раннего возраста при орхитах и орхоэпидидимитах наблюдать не приходилось.

Рис. 2.3.7. Орхоэпидидимит у новорожденного: 1 — яичко; 2 — придаток; 3 — содержимое в оболочках яичка; 4 — отечные мягкие ткани
Относительно часто у детей раннего возраста проявления орхита и орхоэпидидимита сопровождаются скоплением гетерогенного содержимого в оболочках яичка. Чаще такие скопления выглядят как аваскулярные зоны «сетчатой» или «мелкоячеистой» структуры (рис. 2.3.8).
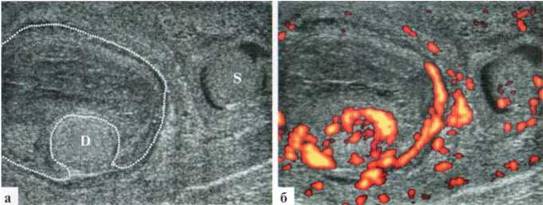
Рис. 2.3.8. Гнойное содержимое в оболочках обведено пунктиром
При наличии значительного количества такого содержимого обычно бывает необходимо хирургическое лечение, при котором производится эвакуация содержимого оболочек. Если же в оболочках яичек определяется отграниченное содержимое в виде мелкодисперсной взвеси — это почти всегда гной. При длительном течении заболевания (у детей раннего возраста — более 4—5 суток) выраженной гиперемии яичка и придатка может уже не наблюдаться, а гной в оболочках присутствует (рис. 2.3.9).

Рис. 2.3.9. Гной в оболочках яичек у новорожденных с орхоэпидидимитом: 1 яичко; 2 — придаток; 3 — скопление гноя;
а, б — 6-е сутки течения гнойного орхоэпидидимита, умеренная гиперемия яичка, придатка, выраженная гиперемия оболочек;
в - другой ребенок, 3-и сутки заболевания, гнойный орхоэпидидимт, резко выраженная гиперемия яичка, придатка, оболочек
Скопление значительного количества содержимого в оболочках яичка может вызывать его компрессию и деформацию (рис. 2.3.10).

Рис. 2.3.10. Гнойный орхоэпидидимит: яичко (1) деформировано; придаток (2) резко гиперемирован; определяется аваскулярная гидатида (3); гной в оболочках яичка (4)
Клинический пример № 6.
Осмотр на 2-е сутки заболевания.
ПРАВОЕ ЯИЧКО — топография, размеры, структуры яичка и придатка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен, сосуды семенного канатика не дилатированы. Минимальное количество жидкостного компонента в оболочках, без эхопризнаков интра- и паратестикулярных патологических включений на момент осмотра.
ЛЕВОЕ ЯИЧКО — рисунок структур нечеткий. Контуры неровные, сохранены. В передне-верхних отделах яичка определяется нечетко отграниченная зона с неровным контуром повышенной эхогенностью (рис. 2.3.11, а), обедненным сосудистым рисунком (рис. 2.3.11, б), расцениваемая как зона воспалительной инфильтрации. Паренхима остальных участков яичка вуалированная, гомогенная, с умеренным диффузным понижением эхогенности. Отмечается минимальное скопление свободного жидкостного компонента в межоболочечных пространствах. При допплеровском исследовании определяется диффузное усиление сосудистого рисунка в паренхиме яичка за исключением гиперэхогенного участка (рис. 2.3.11, б).
ЗАКЛЮЧЕНИЕ: эхографическая картина может быть расценена как проявления орхита слева.

Рис. 2.3.11. Клинический пример № 6:
а — в В—режиме в паренхиме яичка определяется неправильной формы нечетко отграниченная область повышения эхогенности без жидкостного содержимого;
б — при ДДС область повышения эхогенности практически аваскулярна. Сосудистый рисунок в остальной части паренхимы яичка диффузно усилен
Клинический пример № 7.
Осмотр на 2-е сутки заболевания.
Правое яичко — 48x26 мм. Левое яичко — 47x26 мм.
Левое яичко: топография, размеры, структуры яичка и придатка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен, сосуды семенного канатика не дилатированы. Без эхопризнаков жидкостного компонента в оболочках, интра- и паратестикулярных патологических включений на момент осмотра.
Правое яичко: топография не изменена, размеры — в пределах возрастной нормы, симметричны с контралатеральным яичком. Рисунок структур нечеткий. Контуры неровные, сохранены. Паренхима яичка с умеренно выраженным диффузным понижением эхогенности, и «мозаичного» характера участками повышения эхогенности (рис. 2.3.12, а). Без эхопризнаков жидкостного компонента в оболочках яичка. При допплеровском исследовании определяется диффузное усиление сосудистого рисунка в паренхиме яичка, особенно — в проекции гипоэхогенных областей (рис. 2.3.12, б, в). Числовые характеристики тестикулярного кровотока сохранены, RI = около 0,58 на интратестикулярных артериях. Придаток яичка эхографически не изменен, признаков патологических включений не определяется.
ЗАКЛЮЧЕНИЕ: эхопризнаки орхита справа.
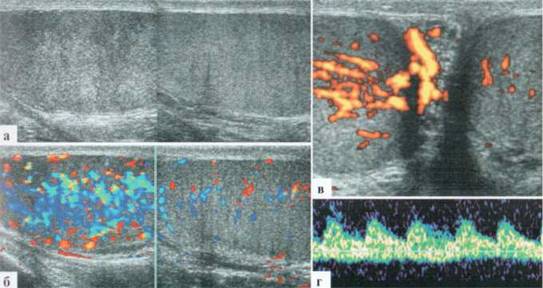
Рис. 2.3.12. Клинический пример № 7:
а — В—режим, оценка структур яичек на двух полях одновременно; б — в цветовом допплеровском режиме интенсивность интратестикулярного сосудистого рисунка в режиме «двух полей»; — поперечный скан, медальные отделы обоих яичек в одном скане; г — допплерография на интратестикулярной артерии
Клинический пример № 8.
Правое яичко — 11x7 мм. Левое яичко — 14x5 мм.
ПРАВОЕ ЯИЧКО: в мошонке, структуры дифференцированы, размеры — в пределах возрастной нормы, интратестикулярный сосудистый рисунок усилен, яичко деформировано и компремировано за счет большого количества гетерогенного содержимого в оболочках (2.3.13). Придаток эхографически не изменен. Определяется неизмененная гидатида справа до 2 мм в диаметре. Определяется наличие гетерогенного содержимого в оболочках яичка в значительном количестве: жидкостное содержимое с септами, без дисперсной взвеси и других организованных патологических включений на момент осмотра.
ЛЕВОЕ ЯИЧКО — топография, размеры, структуры яичка и придатка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен, сосуды семенного канатика не дилатированы. Без эхо-признаков жидкостного компонента в оболочках, интра- и паратестикулярных патологических включений на момент осмотра.
ЗАКЛЮЧЕНИЕ: эхопризнаки гнойного орхоэпидидимита (впоследствии — интраоперационное подтверждение).

Рис. 2.3.13. Клинический при мер № 8: 1 — яичко; 2 — придаток; стрелкой показана неизмененная гидатида;
а, б — продольное сканирование; обращает на себя внимание выраженная деформация яичка за счет компрессии содержимым оболочек;
в, г — поперечное сканирование
Клинический пример № 9.
22 сутки жизни, болен 2-е суток.
ЛЕВОЕ ЯИЧКО — топография не изменена, размеры сохранены, яичко оттеснено ко дну мошонки и несколько компремировано большим количеством гетерогенного содержимого «сетчатой» структуры. Сосудистый рисунок в яичке прослеживается, содержимое аваскулярно (рис. 2.3.14.). Утолщение мягких тканей мошонки. Придаток отчетливо не дифференцирован.
ЗАКЛЮЧЕНИЕ: эхопризнаки гнойного орхита слева.
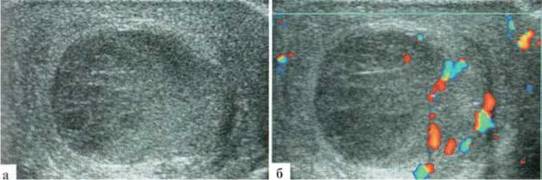
Рис. 2.3.14. Клинический пример № 9
Клинический пример № 10.
Осмотр на 3-й сутки заболевания.
ПРАВОЕ ЯИЧКО — топография не изменена, размеры сохранены. Паренхима верхней части яичка сохранена, в нижней части имеется неправильной формы зона понижения эхогенности, аваскулярная при допплеровском исследовании. Сосудистый рисунок в остальных фрагментах яичка сохранен. Без эхопризнаков других структурных изменений на момент осмотра (рис. 2.3.15).
ЗАКЛЮЧЕНИЕ: эхопризнаки деструктивного орхита справа.

Рис. 2.3.15. Клинический пример № 10
Клинический пример № 11.
Осмотр на 3-й сутки заболевания:
Правое яичко — 37x21 мм. Левое яичко — 41x28 мм.
ПРАВОЕ ЯИЧКО — топография, размеры, структуры яичка и придатка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен, сосуды семенного канатика не дилатированы. Без эхопризнаков жидкостного компонента в оболочках, интра- и паратестикуляриых патологических включений на момент осмотра.
Л ЕВОЕ ЯИЧКО - топография не изменена, размеры несколько больше контралатерального, преимущественно — в толщину. Паренхима яичка сохранена, без деструктивных изменений, с неравномерным понижением эхогенности. Сосудистый рисунок в паренхиме яичка усилен. Придаток значительно увеличен в размерах (22x15мм, на контралатеральной стороне — 12x5мм), гиперемирован при допплеровском исследовании. Определяется неизмененная гидатида размерами около 2x1мм (рис. 2.3.16). Эхопризнаки незначительного количества жидкостного компонента в оболочках, без интра- и паратестикулярных патологических включений на момент осмотра. Мягкие ткани левой половины мошонки значительно утолщены.
ЗАКЛЮЧЕНИЕ: эхопризнаки орхоэпидидимита слева.
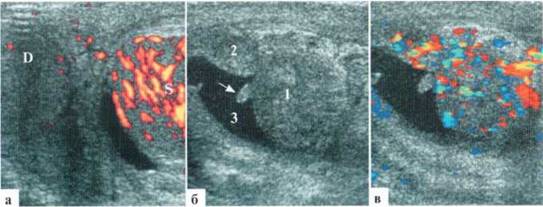
Рис. 2.3.16. Клинический пример № 11:
1 - яичко, 2 — придаток, 3 — выпот;
а — поперечный скан по средней линии мошонки с визуализацией медиальных отделов обоих яичек: определяется значительное усиление интратестикулярного сосудистого рисунка слева;
б, в — продольный скан левой половины мошонки в В-режиме и цветовом допплеровском режиме соответственно. Паренхима яичка имеет «мозаичную» структуру с неравномерным понижением эхогенности. Интратестикулярный сосудистый рисунок значительно усилен, придаток гиперемирован. Неизмененная гидатида малых размеров показана стрелкой
Резко выраженный отек мягких тканей мошонки встречается редко, но может выглядеть просто устрашающе, и точная эхографическая оценка структур мошонки бывает необходима для достоверной оценки структурных изменений, что, в подавляющем большинстве случаев позволяет избежать оперативного вмешательства. Причинами резко выраженного отека мягких тканей мошонки обычно являются:
• острая почечная недостаточность любого генеза;
• отечный синдром при остром гломерулонефрите;
• аллергическая реакция, в том числе — на укусы насекомых и змей, на шовный материал после операций.
Первый вопрос, ответа на который требуют хирурги, — это оценить, есть ли жидкость в оболочках яичка, или изменения мошонки связаны только с отеком мягких тканей. Впрочем, возможно и сочетание этих изменений. Толщина мягких тканей при резком отеке мошонки может достигать 2 и более сантиметров, при этом ткани становятся гипоэхогенными, имеют слоистый вид из-за перенасыщения жидкостью.
Дифференцировать собственно яичко и придаток бывает сложно, при наличии жидкостного содержимого в оболочках яичка сделать это легче (рис. 2.4.1).
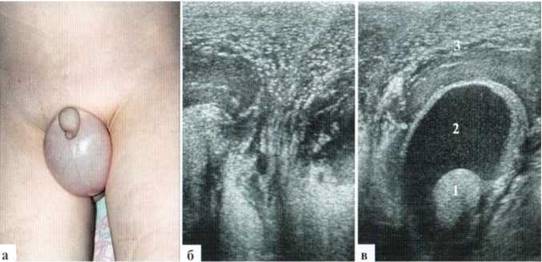
Рис. 2.4.1. Резко выраженный отек мошонки у ребенка 5 лет с острым гломерулонефритом, отечным синдромом: 1 — яичко; 2 — водянка оболочек; 3 — резкий отек мягких тканей мошонки; а — внешний вид пациента;
б — поперечное сканирование мошонки по средней линии, резко выраженный отек мягких тканей;
в — справа кроме отека мягких тканей определяется жидкостное содержимое в оболочках яичка
Клинический пример № 12.
Ребенок 4 лет, в анамнезе — укус пчелы (?) в область мошонки (отдыхали на даче), доставлен в стационар на 2 сутки заболевания с диагнозом: синдром отечной мошонки, нефротический синдром?
МОЧКИ: — не изменены;
МОЧЕВОЙ ПУЗЫРЬ: - неизменен;
УЗИ ОРГАНОВ МОШОН К И: определяется резко выраженное утолщение мягких тканей мошонки (отек) без эхопризнаков нарушения структуры яичек и признаков жидкостного компонента в оболочках (рис. 2.4.2). Интратестикулярный сосудистый рисунок сохранен.
ЗАКЛЮЧЕНИЕ: эхопризнаки отека мягких тканей мошонки.

Рис. 2.4.2. Клинический пример № 12. Разные сканы мошонки; D — правое яичко; S — левое яичко
Клинический пример № 13.
Возраст — 7 лет. В анамнезе — хронический гломерулонефрит в течение 3 лет, осмотр на 5-е сутки данного эпизода заболевания, 1-е сутки пребывания в стационаре.
Правая почка (длина х толщина) — 90x45 мм. Паренхима — 19 мм.
Левая почка (длина х толщина) — 92x44 мм. Паренхима — 17 мм.
Лоханка левой почки II мм.
ПЛЕВРАЛЬНАЯ ПОЛОСТЬ СПРАВА: эхопризнаки жидкостного компонента в минимальном количестве, толщина жидкостного слоя в проекции плеврального сииуса до 12 мм.
ПОЧКИ: топография не изменена, размеры увеличены. Контуры неровные, четкие. Структуры плохо дифференцированы. Определяется выраженное диффузное повышение эхогенности паренхимы кортикального слоя почек на фоне нечеткости кортикомедуллярной дифференцировки. Пирамиды гипоэхогенные, почечные сосочки гиперэхогенные.
Мислоэктазия слева. Без эхопризнаков интра- и параренальных патологических включений на момент осмотра.
ДОППЛЕР: выраженное диффузное обеднение сосудистого рисунка почек преимущественно в проекции кортикального слоя паренхимы. Визуализируется значительное количество перфоративных вен с ренопе- iiui ьным направлением кровотока. Скоростные характеристики кровотока — в пределах возрастной нормы. Умеренно выраженное повышение показатели периферического сопротивления артериального ренального кровотока.
МОЧЕВОЙ ПУЗЫРЬ: не деформирован. Стенки без признаков структурных изменений. Контуры внутренней поверхности ровные, четкие. Содержимое гомогенное, без признаков организованных патологических включений. Признаков дилатации мочеточников в дистальных отделах не отмечается. Признаков организованных структур в паравезикальных пространствах не дифференцируется.
БРЮШНАЯ ПОЛОСТЬ: отмечается экстраорганное скопление нефиксированного жидкостного содержимого в незначительном количестве в области малого таза. Эхопризнаков организованных патологических включений в настоящее время не дифференцируется. Визуализируемые фрагменты кишечника без признаков структурных изменений. Перистальтика вялая, сохранена.
ОРГАНЫ МОШОНКИ: яички в мошонке, размеры яичек и придатков — в пределах возрастной нормы. Жидкостного содержимого в оболочках яичка слева на момент осмотра не определяется, справа — в незначительном количестве. Определяется резко выраженный отек мягких тканей мошонки с утолщением их до 2 см (рис. 2.4.3).
ЗАКЛЮЧЕНИЕ: полиорганные изменения, расцениваемые как обострение хронического гломерулонефрита.
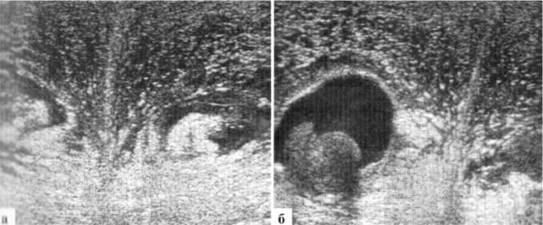
Рис. 2.4.3. Клинический пример N°13:
а - в скане только отечные мягкие ткани мошонки; б — в скане яичко и отечные мягкие ткани. Небольшое количество жидкостного содержимого в оболочках
Клинический пример № 14.
Ребенок 12 лет с терминальной хронической почечной недостаточностью на фоне дисплазии почечной ткани, 2-стороннего обструктивного мегауретера, нейрогенного мочевого пузыря, состояние после множественных операций. Почечнозаместительная терапия проводится методом перитонеального диализа. При игре в футбол упал на живот. Поступил на следующий день с резким увеличением в размерах правой половины мошонки.
Правое яичко — 13x10 мм.
Левое яичко — 13x9 мм.
Правый придаток — 10x12 мм.
Левый придаток —5x6 мм.
ПРАВОЕ ЯИЧКО в мошонке эхографически не изменено, интратестикулярный сосудистый рисунок сохранен. Придаток увеличен в размерах, паренхима его гетерогенная, с выраженным усилением сосудистого рисунка. Незначительное количество жидкостного компонента в оболочках яичка. Определяется неизмененная (?) гидатида до 2 мм в диаметре. Без эхопризнаков других организованных патологических включений на момент осмотра. Определяется резко выраженный (!!!) отек оболочек яичка, преимущественно — кожи и подкожной клетчатки. Определяется также резко выраженный (!) отек элементов семенного канатика — толщина его на протяжении составляет до 2 см (рис. 2.4.4).
ЛЕВОЕ ЯИЧКО топография, размеры, структуры яичка и придатка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен, сосуды семенного канатика не дилатированы. Без эхопризнаков жидкостного компонента в оболочках, интра- и паратестикулярных патологических включений на момент осмотра.
ЗАКЛЮЧЕНИЕ: эхопризнаки эпидидимита справа на фоне резко выраженного (!!!) отека оболочек яичка, кожи, подкожной клетчатки правой половины мошонки и элементов семенного канатика справа.

Рис. 2.4.4. Клинический пример №14: 1 — яичко. Реконструкция изображения из три отдельных сканов (а, б, в)
2.5. Флегмона Фурнье
Очень редким заболеванием детского возраста является флегмона Фурнье — анаэробная инфекция с преимущественным поражением подкожной клетчатки области мошонки, полового члена, зоны промежности и лона. Преимущественно болезнь поражает пожилых людей, особенно при наличии отягощенного анамнеза в виде сахарного диабета или микроангиопатий другого генеза. У детей заболевание чаще регистрируется в тропических странах, в основном у младенцев из социально неблагополучных условий проживания. И у пожилых людей, и у младенцев заболевание сопровождается высокой заболеваемостью даже на фоне массивной терапии. При отсутствии столь??? характерных анамнестических данных причина заболевания может оставаться неясной.
Заболевание всегда сопровождается тяжелой интоксикацией, высокой гипертермией, резким болевым синдромом, выраженным отеком гипертермией зоны поражения. Дифференциальная диагностика проводится в первую очередь с банальной флегмоной. Клинически патогномоничным признаков является крепитация подкожной клетчатки в зоне поражения. При УЗИ наличие мелких пузырьков газа в подкожной сетчатке определяется значительно раньше (на 1—2 суток), чем появляется крепитация. Мелкие включения газа выглядят какэхогенные точки н их конгломераты, расположенные в толще резко отечной подкожной клетчатки. Типичного акустического феномена «хвоста кометы» может не быть из-за крайне малых размеров пузырьков газа (рис 2.5.1).

Рис. 2.5.1. Флегмона Фурнье у ребенка 12 лет: а — внешний вид области поражении б — включения газа в ткани полового члена (стрелки); в - включения газа в точках яичка (стрелка); г — включения газа (стрелка) в мягких тканях мошонки; (включения газа в области промежности (стрелка)
Острая ишемия гонад встречается нечасто, однако всегда требует оказания экстренной помощи, поскольку ткань яичек очень чувствительна к ишемии, и даже 2—3-часовое отсутствие перфузии может привести к необратимой утрате сперматогенной функции. Основной причиной острой ишемии яичек у детей является перекрут яичка, в том числе — антенатальный. Очень редкими являются ситуации ишемии яичка вследствие сдавления, например при ущемленной паховой грыже. Крайне редко встречается острая ишемия вследствие травматического повреждения.
Перекрут яичка
Перекрут яичка встречается в основном у подростков. Этиология заболевания не вполне ясна: имеется мнение о роли травматического фактора, однако среди собственных наблюдений менее 10% детей отмечают наличие травмы в анамнезе. Также, видимо, имеет значение утренняя эрекция: до 30% подростков 13—14 лет отмечают острое появление болевого синдрома в ранние утренние часы (просыпаются от резкой боли). Хотя типичная клиническая картина заболевания детально описана в любом учебнике детской хирургии, на практике нередки случаи возникновения диагностических трудностей, и УЗИ с допплеровской оценкой тестикулярного кровотока является принципиально значимым методом исследования. Еще, пожалуй, большее значение имеет динамический контроль состояния яичка после оперативной или консервативной деторсии. Других объективных способов контроля состояния яичка после устранения перекрута на сегодняшний день не существует. Клинические проявления склероза яичка характерны для поздней стадии процесса, когда изменения уже в абсолютной степени необратимы.
При УЗИ перекрут яичка диагностируется достоверно на основании следующих изменения:
• яичко несколько увеличивается в размерах, преимущественно в толщину; приобретает шаровидную форму;
• паренхима яичка в ранние сроки после перекрута гомогенная, иногда несколько пониженной эхогенности. Изменения паренхимы яичка в виде очагов повышения и понижения эхогенности характерны для поздних сроков (более 6—10 часов) после перекрута и всегда свидетельствуют о развитии необратимых изменений, степень массивности которых будет ясна только в ходе динамического УЗИ в послеоперационном периоде;
• часто имеет место резкий отек придатка, увеличение его в размерах;
• характерно отсутствие сосудистого рисунка в паренхиме яичка при его сохранении в оболочках.
Диагноз перекрута яичка при УЗИ ставится быстро, на проведение исследования требуется около 2—3 минут. Дальнейшее ведение ребенка требует выполнения операции или консервативной деторсии в кратчайшие сроки, поэтому сразу по установлении диагноза об этом должен быть поставлен в известность лечащий врач ребенка (рис. 2.6.1).

Рис. 2.6.1. Перекрут яичка:
а, б - правое и левое яички у ребенка с перекрутом левого яичка в В-режиме и при цветовом допплеровском исследовании. Левое яичко увеличено в толщину, имеет шаровидную форму, при допплеровском исследовании интратестикулярный сосудистый рисунок не прослеживается
Извитость и/или атипичный ход сосудов семенного канатика при перекруте яичка наблюдается крайне редко. В некоторых случаях имеет место резко выраженный отек придатка и умеренное скопление жидкости в оболочках яичка. Размеры придатка могут практически достигать размеров яичка, контуры его выглядят неровными, структура — гетерогенная (рис. 2.6.2).

Рис. 6.2. Перекрут яичка и придатка у ребенка 12 лет: 1 — яичко; 2 — придаток
После деторсии яичка в случаях его сомнительной жизнеспособности по данным операционной ревизии, УЗИ целесообразно провести на следующие сутки. Появление сосудистого рисунка в паренхиме яичка даже на фоне значительных изменений его структуры оставляет некоторую надежду на восстановление его функции, но, к сожалению, отнюдь ее не гарантирует (рис. 2.6.3).
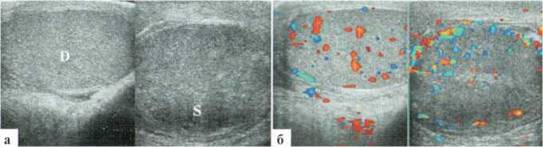
Рис. 2.6.3. Состояние после оперативной деторсии слева. Сосудистый рисунок в паренхиме яичка восстановился, но имеются выраженные изменения структуры яичка и сохраняется его шаровидная форма
При эхографичсской оценке состояния яичка после деторсии очень помогает сравнительная визуализация обоих яичек ребенка в режиме «двух полей» как в В-режиме, так и в режиме цветового допплера.
Собственный опыт заставляет с осторожностью прогнозировать сохранность функционального состояния таких яичек: наблюдение в динамике выявляет постепенное уменьшение их в размере, хотя сосудистый рисунок в паренхиме остается сохраненным (рис. 2.6.4).
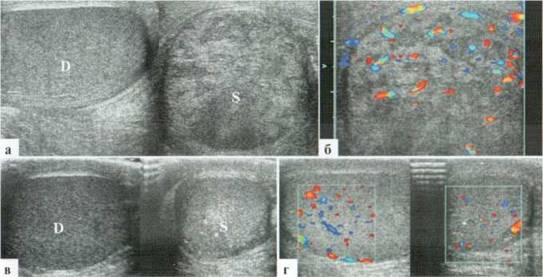
Рис. 2.6.4. Динамическое эхографическое наблюдение над мальчиком 13 лет после деторсии слева: а, 6— через 2 суток после деторсии; в, г — через месяц после деторсии
Отсутствие сосудистого рисунка в паренхиме яичка через 12—14 часов после операции определяет неблагоприятный прогноз для органа — склероз неизбежен. В типичных случаях на фоне сохраняющегося увеличения толщины яичка в его паренхиме прослеживаются тонкие, нитевидные анэхогенные линии, направленные по ходу крупных интратестикулярных сосудов и лимфатических протоков (рис. 2.6.5).
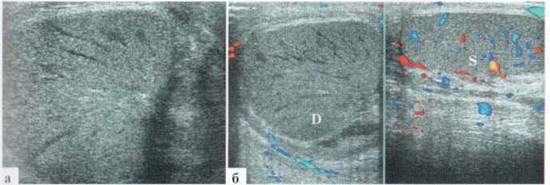
Рис. 2.6.5.
Относительно часто уже в ранние сроки после перекрута появляется значительное повышение эхогенности поверхностных слоев паренхимы яичка, при этом его размеры уменьшаются, сосудистый рисунок в паренхиме не прослеживается, и сама паренхима становится бесструктурной. Возможно и появление неправильной формы анэхогенных очагов деструктивных изменений. Такая эхографическая картина свидетельствует о необратимых изменениях яичка (рис. 2.6.6). Динамическое наблюдение в течении 1—2 месяцев подтверждает данное мнение: такие яички значительно уменьшаются в размерах без восстановления тестикулярного кровотока.

Рис. 2.6.6. Неблагоприятное течение послеоперационного периода после деторсии яичка (длительность ишемии около 2-е суток). Поверхностный слой паренхимы яичка гиперэхогенный, в паренхиме прослеживаются очаги деструкции
Склероз яичка
Эхографически судить об окончательном результате лечения после острой ишемии яичка можно судить приблизительно через полгода. Склерозированное яичко бывает резко уменьшено в размерах, в его паренхиме не определяется сосудистого рисунка. Форма склерозированного яичка может оставаться овальной, а может приобретать неправильную, например, бобовидную форму (рис. 2.6.7). Эхогенность паренхимы яичка чаще бывает равномерно диффузно повышена, очаговые изменения позднее 3 месяцев после острой ишемии не прослеживаются.

Рис. 2.6.7. Склероз яичка после перекрута, УЗИ через 1 месяц после оперативной деторсии. Левое яичко неправильной формы с гиперэхогенной периферической частью паренхимы, сосудистый рисунок в паренхиме яичка не определяется
В редких случаях причину склеротических изменений достоверно определить бывает невозможно, и остается только с большей или меньшей вероятностью предполагать возможные причины (рис. 2.6.8).
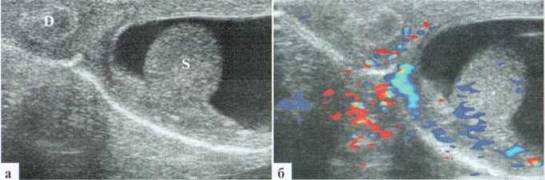
Рис. 2.6.8. Склероз правого яичка у ребенка 4 лет. В возрасте около 1 года был оперирован по поводу часто ущемляющейся грыжи справа, после чего родители отмечали постепенное уменьшение размеров правой половины мошонки. Из-за малых размеров тестикул и беспокойного поведения ребенка интратестикулярный кровоток не визуализирован
В редких случаях при сочетании склероза яичка и водянки на стороне поражения половина мошонки может оставаться симметричной по размеру с непораженной стороной, что определяет длительное скрытое течение заболевания (рис. 2.6.9). В подростковом возрасте, когда размеры тестикул соответствуют взрослым, иногда выполняются удаление склерозированного яичка и его протезирование с косметической целью.
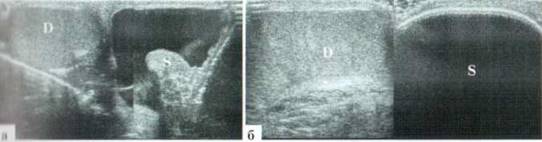
Рис. 2.6.9. Различная тестикулярная патология: а — склероз левого яичка и водянка слева; б — состояние после протезирования левого яичка
Клинический пример № 15.
Ребенок 13 лет, осмотр сразу при поступлении в стационар, длительность заболевания около 13 часов
Правое яичко — 31x24 мм.
Левое яичко — 34x17 мм.
Правый придаток — 27x20 мм.
Левый придаток — 10x6 мм.
ЛЕВОЕ ЯИЧКО — топография, размеры, структуры яичка и придатка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен, сосуды семенного канатика не дилатированы. Без эхопризнаков жидкостного компонента в оболочках интра- и паратестикулярных патологических включений на момент осмотра.
ПРАВОЕ ЯИЧКО — в типичном месте, округлой формы, придаток увеличен в размерах, пониженной эхогенности, неправильной формы. Структура паренхимы яичка эхографически не изменена. При допплеровском исследовании — отсутствие сосудистого рисунка в придатке и яичке (рис. 2.6.10).
ЗАКЛЮЧЕНИЕ: эхопризнаки перекрута правого яичка.

Рис. 2.6.10. Клинический пример № 15
Клинический пример № 16.
Через 1,5 месяца после перекрута яичка, оперативной деторсии. В острой стадии заболевания длительность ишемии составила около 12 часов, во время операции после деторсии яичко местами порозовело.
Правое яичко — 33x19 мм. Левое яичко — 18x14 мм.
ПРАВОЕ ЯИЧКО — топография, размеры, структуры яичка и придатка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен, сосуды семенного канатика не дилатированы. Без эхопризнаков жидкостного компонента в оболочках, интра- и паратестикуляриых патологических включений на момент осмотра (рис. 2.6.11, а, б).
ЛЕВОЕ ЯИЧКО — топография не изменена, размеры уменьшены, выраженные диффузные изменения паренхимы яичка с резким уплотнением поверхностных слоев. Интратестикулярный сосудистый рисунок не прослеживается. Придаток увеличен, гетерогенный, с сохраненным сосудистым рисунком (рис. 2.06.11, в, г), жидкостного компонента в оболочках яичка не определяется.
ЗАКЛЮЧЕНИЕ: эхопризнаки склероза левого яичка.

Рис. 2.6.11. Клинический пример № 16: а, б — правое неизмененное яичко;
в, г — левое яичко — склероз после перекрута
Антенатальный перекрут
Причина и точные сроки возникновения антенатального перекрута яичка у младенцев до настоящего времени не известны. В литературе имеются описания дородовой ультразвуковой диагностики перекрута яичка у плода с послеродовым интраоперационным подтверждением. В практической деятельности большинство новорожденных с антенатальным перекрутом яичка переводятся в профильное отделение на 2—3 сутки жизни, при этом дооперационное УЗИ выявляет грубые структурные изменения тестикул и отсутствие сосудистого рисунка в ткани яичка, что не оставляет надежд на благоприятный исход (рис. 2.6.I2).

Рис. 2.6.12. Антенатальный перекрут и некроз яичка: а, б — яичко плохо дифференцируется от окружающих тканей, бесструктурное, в оболочках определяется немного гетерогенного содержимого, сосудистый рисунок в паренхиме яичка не прослеживается; в, г — на операции: перекрут яичка, на разрезе яичко черное
При консервативной тактике ведения таких пациентов яичко постепенно склерозируется, при этом оно значительно уменьшается в размерах, в возрасте 2—3 месяцев едва достигает 6x5мм, паренхима его остается бесструктурной и аваскулярной (рис. 2.6.13).

Рис. 2.6.13. Исход антенатального перекрута яичка: а — на 2-е сутки жизни яичко размерами около 14x6 мм, неправильной формы, бесструктурное, аваскулярное, дифференцируется с трудом; б, в — в возрасте 2.5 месяцев яичко 6x4 мм, склерозировано
Казуистически редким является перекрут обоих яичек. Прогноз для ребенка в плане нарушения гормонального статуса и дифференцировки вторичных половых признаков серьезный (рис. 2.6.14).

Рис. 2.6.14. Антенатальный перекрут и некроз обоих яичек: а, б — поперечный скан мошонки. Оба яичка плохо дифференцируются от окружающих тканей, структура яичек гетерогенная, четко проследить контуры яичек невозможно, сосудистый рисунок прослеживается только в оболочках яичек; в, г — правое яичко; д, е — левое яичко
После перенесенного 2-стороннего антенатального перекрута яичек также развивается их склероз с типичными изменениями тестикулярных структур с обеих сторон (рис. 2.6.15)

Рис. 2.6.15. Ребенок 2 месяцев, состояние после 2-стороннего антенатального перекрута яичек. Оба яичка значительно уменьшены в размерах, определяется типичное повышение эхогснности поверхностного слоя паренхимы яичек
Клинический пример № 17.
Ребенок 16 часов жизни.
ПРАВОЕ ЯИЧКО - 14x8 мм Левое яичко - 13x6 мм?
Л ЕВОЕ ЯИЧ КО — топография не изменена, форма неправильная, контуры неровные, нечеткие, яичко плохо дифференцируется от содержимого левой половины мошонки. Небольшое количество жидкостного содержимого с септами в оболочках яичка. При допплеровском исследовании — единичные цветовые локусы в оболочках (рис. 2.6.16).
ЗАКЛЮЧЕНИЕ: эхопризнаки антенатального перекрута и некроза левого яичка.
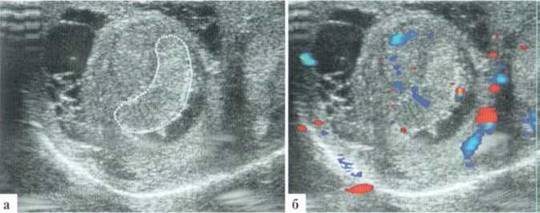
Рис. 2.6.16. Клинический пример № 16
Клинический пример № 18.
ПРАВОЕ ЯИЧКО — эхопризнаки умеренного количества жидкостного содержимого в оболочках яичка.
ЛЕВОЕ ЯИЧКО — топография не изменена, форма округлая, контуры неровные, паренхима бесструктурная, аваскулярная. Сосудистый рисунок в оболочках яичка сохранен (рис. 2.6.17).
ЗАКЛЮЧЕНИЕ: эхопризнаки антенатального перекрута и некроза левого яичка.
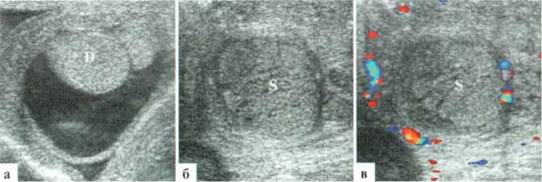
Рис. 2.3.15. Клинический пример № 10
Редкие причины острой ишемии
Как редкий случай острой ишемии яичек возможен вариант травматической ампутации тестикул. Для детской практики это казуистическая редкость, во взрослой практике такие повреждения достаточно известны: в большинстве случаев такие травмы являются следствием ножевых или минно-взрывных ранений. В первом случае, когда имеет место практически «гильотинный» метод ампутации тестикул, реимплантация яичек потенциально возможна: раннее восстановление васкуляризации может сохранить если не сперматогенную, то хотя бы гормональную функцию органов. При минно-взрывной травме реимплантация практически не перспективна, поскольку имеет место не только повреждение мягких тканей мошонки, но и массивное повреждение сосудов, восстановление проходимости которых невозможно.
У детей отрыв мошонки может быть следствием как собственно травматических повреждений, так и несчастных случаев при играх детей со своими гениталиями.
В собственном наблюдении, реимплантация тестикул, произведенная в кратчайшие сроки (3 часа после травмы), к сожалению, не увенчалась успехом, тестикулярный кровоток не восстановился, в последующем развились некротические и склеротические изменения (рис. 2.6.18). Механизм повреждения включал в себя значительную тракцию, которая привела к повреждению интимы сосудов и последующему тромбозу, развившемуся после восстановления целостности сосудов.
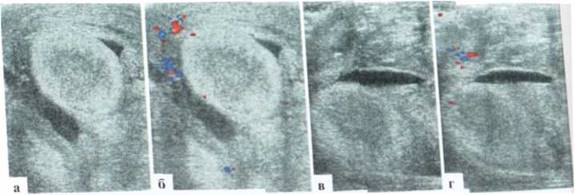
Рис. 2.6.18. Состояние после реимплантации яичек (2-е сутки послe операции, состояние после травматической ампутации яичек). оба яичка с сраженными изменениями паренхимы с преимущественным повышением эхогенности по периферии органов, сосудистый рисунок паренхиме яичек не прослеживается. Минимальное количество жидкостного содержимого в оболочках: а, б- правое яичко; в, г— левое яичко,
Механизмом травматического повреждения яичек чаще всего является тупая травма вследствие прямого удара или падения ребенка на твердый предмет (в типичном случае — шел по бордюру или заграждению и упал на него с разведенными в разные стороны ногами). Внешние изменения мошонки сводятся к СОМ и гематоме, но точно оценить состояние яичек можно, в большинстве случаев, только при УЗИ. Первое исследование целесообразно выполнить в максимально ранние сроки после травмы, последующие — по индивидуальным показаниям в зависимости от клинических проявлениях и предыдущей эхографической находки. Наиболее часто в детском возрасте встречаются следующие варианты повреждений органов мошонки:
• ушиб яичка;
• разрыв яичка;
• гематома оболочек;
• гематоцеле;
• различные сочетания перечисленных вариантов.
Ушиб яичка
Ушиб яичка визуализируется в виде очага повышения эхогенности в паренхиме яичка, сосудистый рисунок в этом участке паренхимы яичка обычно не прослеживается (рис. 2.7.1). Яичко может быть несколько увеличено в размерах, контуры его остаются ровными, четкими, возможно небольшое количество жидкостного содержимого в оболочках.
Интратестикулярный сосудистый рисунок в неповрежденных фрагментах яичка бывает не нарушен.
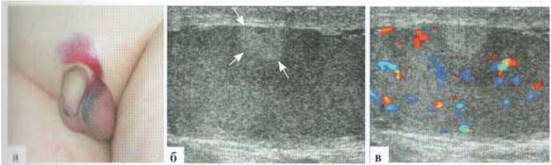
Рис. 2.7.1. Ушиб яичка:
а - внешний вид пациента; б, в — яичко при исследовании в В-режиме и ДДС. В паренхиме органа определяется участок повышения эхогенности (между стрелками), сосудистый рисунок в паренхиме сохранен, в участке ушиба органа не определяется.
Разрыв яичка
При разрыве яичка клиническая картина обычно более выраженная: резко выраженный отек мошонки, кровоизлияние в кожу мошонки, резкий болевой синдром. Клинически точная оценка состояния яичка бывает невозможна: из-за резкого отека пропальпировать яичко не удается. При УЗИ определяется значительное увеличение размеров яичка, неровность, нечеткость контуров в месте его разрыва. Также определяется более или менее обширная аваскулярная зона с выраженным нарушением структуры паренхимы: она приобретает гетерогенный характере неравномерным понижением эхогенности (рис. 2.7.2). Обычно определяется паратестикулярное скопление содержимого средней или пониженной эхогенности (кровь).
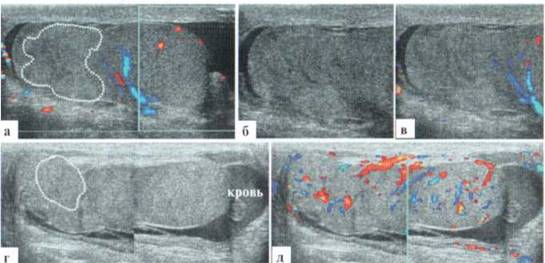
Рис. 2.7.2.
а — ребенок 12 лет, разрыв яичка, аваскулярная зона повреждения паренхимы показана пунктиром; б, в — то же яичко, фрагмент повреждения в В-режиме и при цветовом допплеровском исследовании; г, д — ребенок 13 лет, разрыв яичка. Яичко резко увеличено в длину (64 мм, при норме около 40), контуры неровные, нечеткие, пунктирной линией показана область нарушения целостности
Не всегда требуется оперативное вмешательство, но в любом случае динамическое УЗИ в ходе лечения позволяет оценить восстановление тестикулярных структур. При благоприятном течении разрывы яичек у детей заживают на фоне консервативного лечения, и уже спустя 2—3 недели эхографически не удается найти никаких признаков перенесенного повреждения.
Гематома оболочек
Гематома оболочек яичка при травме мошонки встречается достаточно часто. Это прогностически благоприятный вид повреждения, поскольку целостность собственно яичка не нарушается, и риска развития как циркуляторных, так и аутоиммунных процессах в яичках практически нет. В то же время пальпаторно дифференцировать патологию бывает очень сложно: за счет выраженного отека определить состояние структур мошонки невозможно. Необходимо учитывать и поведенческие особенности подростков: скрывая факт травмы из страха наказания, дети часто обращаются за помощью не в острый период заболевания, а через 3—7 суток. Достаточно часто к этому сроку гематома уже частично организовывается, одним из вариантов стандартных жалоб подростка является «внезапное» обнаружение у себя «третьего яичка» — гематомы. При УЗИ удается четко визуализировать гематому, которая может иметь произвольную форму и эхогенность (рис. 2.7.3). На 3—4-е сутки от момента травмы содержимое гематомы преимущественно жидкостное, в последующем — гетерогенное, средней эхогенности. При достаточном объеме гематомы и ее расположении в непосредственной близости от яичка возможна его компрессия и деформация, однако интратестикулярный сосудистый рисунок остается сохранным, и числовые характеристики тестикулярного кровотока не нарушаются.
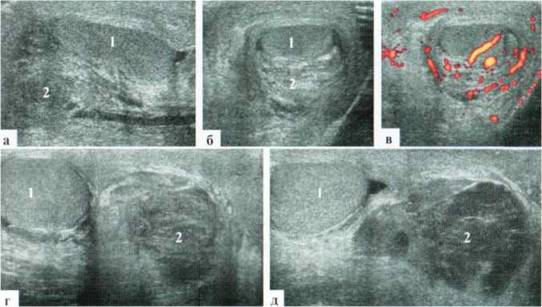
Рис. 2.7.3. Гематома оболочек яичка: 1 — яичко, 2 — гематома; а, б, в — ребенок II лет, гематома оболочек, значительно деформирующая яичко. Собственно яичко и тестикулярный кровоток сохранены; г, д — варианты гематом оболочек яичка у подростков, поступивших с жалобами на «третье яичко»
Безусловно, проведение цветового допплеровского исследования облегчает дифференцировку гематомы от других структур мошонки, поскольку в гематоме сосудистый рисунок не определяется.
В случаях деформации всего яичка или его фрагмента гематомой, требуется динамический УЗ-контроль состояния яичка. В собственных наблюдениях случаев возникновения деструктивных и/или склеротических изменений яичка на фоне его компрессии гематомой не наблюдалось. Также возможно сочетание гематомы оболочек яичка в другими повреждениями органов мошонки и/или с преморбидными патологическими изменениями (рис. 2.7.4).
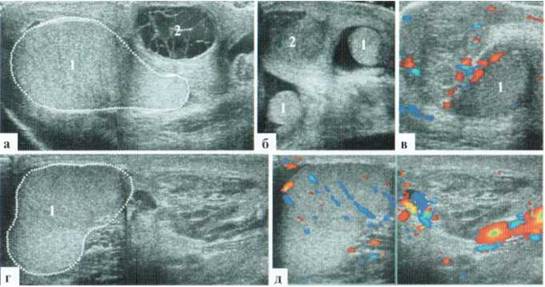
Рис. 2.7.4. Эхографические варианты гематом мошонки:
1 — яичко, 2 — гематома:
а — изображение в режиме двух полей. Гематома мошонки с жидкостным содержимым, элементами организации в виде тонких нитевидных структур. Гематома значительно деформирует фрагмент яичка;
б — гематома мошонки у ребенка 4 лет (шел по узкой ограде газона при поддержке под руку, упал с разведенными в разные стороны ногами промежностью на перекладину ограды) на фоне невыраженной водянки оболочек яичек с обеих сторон;
в — гематома оболочек яичка у ребенка 3 лет: тестикулярный кровотока прослеживается хуже, чем у детей старшего возраста, что затрудняет дифференцировку гематомы от яичка. Однако, если структура паренхимы яичка гомогенная, а контуры ровные и четкие, то гематома неоднородная и не имеет таких четких ровных контуров;
г, д—ребенок 14 лет. Сочетание гематомы мошонки с ушибом яичка. Аваскулярная зона ушиба паренхимы яичка имеет диффузно повышенную эхогенность, без признаков деструктивных изменений
Гематоцеле
Гематоцеле у детей встречается нечасто и в большинстве случаев, является не следствием травмы мошонки, а появляется при скоплении крови в брюшной полости, откуда через необлитерированный вагинальный отросток брюшины кровь поступает в мошонку. Наблюдается гематоцеле преимущественно у новорожденных на фоне интранаталь- ной травмы не только паренхиматозных органов брюшной полости, но и кровоизлияний в надпочечники, а также при нарушениях свертывания крови. Клинические проявления сводятся к СОМ, при этом характерно появление багрово-цианотичной окраски половины мошонки на стороне поражения или — всей мошонки при билатеральном поражении. Пропальпировать яички и клинически оценить их состояние практически невозможно. Лечение гематоцеле в большинстве случаев консервативное и проводится параллельно лечению основного заболевания. При значительном напряжении возможна пункция оболочек яичка и эвакуация содержимого.
На УЗИ, в отличие от гидроцеле, кровь в оболочках выглядит как содержимое средней эхогенности, при исследовании высокочастотными датчиками — как мелкодисперсная взвесь. Иногда на поверхности яичка определяются фиксированные к нему сгустки крови в виде нежного «облака» средней эхогенности с неровными краями. Собственно яичко при изолированном гематоцеле не изменяется, сосудистый рисунок в нем сохранен, однако его визуализация у детей раннего возраста возможна не всегда (2.7.5).
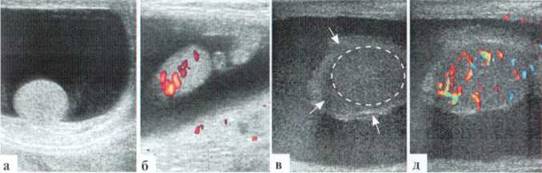
Рис. 2.7.5. Гидроцеле и гематоцеле у младенцев:
а, б — гидроцеле. Содержимое оболочек анэхогенное без включений, сосудистый рисунок в яичке сохранен;
в, г — гематоцеле. Содержимое оболочек выглядит как мелкодисперсная взвесь (линейный датчик 12 М Гц), на поверхности яичка (конуры показаны пунктирной линией) фиксированы сгустки крови неправильной формы, средней эхогенности (стрелки), сосудистый рисунок в яичке сохранен
Как уже говорилось, гематоцеле у детей (преимущественно раннего возраста) может быть не самостоятельным заболеванием, а симптомом гемоперитонеума. Об этом обстоятельстве необходимо всегда помнить и при малейшем сомнении расширять зону обследования (рис. 2.7.6). В первую очередь внимание должно быть обращено на содержимое свободной брюшной полости (скопление содержимого, в первую очередь, в полости малого таза, в латеральных каналах) и состояние паренхиматозных органов (печень, селезенка, почки, надпочечники).

Рис. 2.7.6. Гематоцеле у младенца с разрывом печени. Глубоко недоношенный ребенок поступил на 3-й сутки жизни с подозрением на антенатальный перекрут правого яичка. Общее состояние очень тяжелое за счет полиорганной недостаточности. Объективно: правая половина мошонки багрово-цианотичного цвета, значительно увеличена в размерах. Других локальных изменений не выявлено:
а, б — правое яичко сохранено, в оболочках много содержимого в виде мелкодисперсной взвеси с тонкими септами, подозрительного на кровь; в — аналогичное по структуре содержимое в полости малого таза за мочевым пузырем;
г — жидкость в небольшом количестве вокруг правой доли печени;
д, е — массивное повреждение печени (центральная гематома — между стрелками).
Размер собственно дефекта паренхимы — около 3 см в диаметре
На фоне консервативного лечения ребенок выздоровел, катамнез в течении 5 лет — мальчик здоров.
Клинический пример № 19.
Осмотр на 1 сутки заболевания.
Правое яичко — 37x21 мм.
Левое яичко — 37x22 мм.
ПРАВОЕ ЯИЧКО — топография не изменена, размеры сохранены. Паренхима яичка сохранена, без деструктивных изменений, с очагом повышения эхогенности по передней поверхности яичка размерами около 8x7x16 мм. Сосудистый рисунок в паренхиме яичка определяется достоверно во всех отделах (рис. 2.7.7). Без эхопризнаков жидкостного компонента в оболочках, без интра- и паратестикуляриых патологических включений на момент осмотра.
ЗАКЛЮЧЕНИЕ: эхопризнаки ушиба правого яичка.
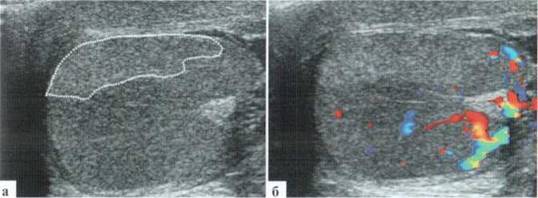
Рис. 2.7.7. Клинический пример № 19
Клинический пример № 20.
Осмотр на 6-е сутки после травмы (удар ногой) в область промежности: ЯИЧКИ: в мошонке, справа в оболочках яичка определяется гетерогенное гипоэхогенное образование, без сосудистого рисунка, размерами около 50x34 мм (гематома) — рис. 2.7.8.
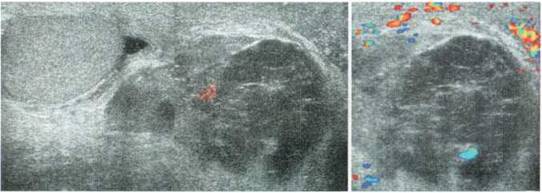
Рис. 2.7.8. Клинический пример № 20:
а — изображение скомбинировано на двух полях; б — при допплеровском исследовании гематома аваскулярна
Клинический пример № 21.
Ребенок 14 лет, осмотр на 3-й сутки после травмы: удар ногой в область промежности. Ранее жалоб на органы мошонки не предъявлял.
Правое яичко — 46x24 мм.
Левое яичко — 41x21 мм.
ПРАВОЕ ЯИЧКО: топография, размеры, структуры яичка и придатка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен, сосуды семенного канатика не дилатированы. Без эхопризнаков жидкостного компонента в оболочках и интра- и паратестикулярных патологических включений на момент осмотра.
ЛЕВОЕ ЯИЧКО: в мошонке, несколько меньше в размерах, чем контралатеральное, интратестикулярный сосудистый рисунок сохранен, паренхима не изменена. В оболочках яичка около его верхнего полюса определяется нечетко отграниченное гетерогенное включение размерами около 42x23 мм, эхографически расцениваемое как гематома. Определяется дилатация фрагментов вен гроздьевидного сплетения до 4-х мм, проба Вальсальвы положительная (рис. 2.7.9).
ЗАКЛЮЧЕНИЕ: эхопризнаки гематомы левой половины мошонки, варикоцеле слева, формирующаяся орхопатия слева (?).
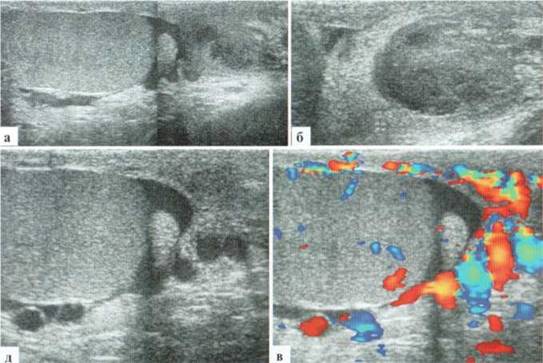
Рис. 2.7.9. Клинический пример № 21.
а, б — гематома около верхнего полюса яичка; в, г — варикозное расширение вен гроздьевидного сплетения в В-режиме и при пробе Вальсальвы
Клинический пример № 22.
Ребенок 1-e сутки жизни переведен из роддома с подозрением на антенатальный перекрут правого яичка.
Правое яичко — 13x8 мм.
Левое яичко — 13x7 мм.
ПРАВОЕ ЯИЧКО: топография, размеры, структуры яичка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен. В утолщенных оболочках яичка определяется жидкостное содержимое с мелкодисперсной взвесью и аваскулярные фрагменты неправильной формы, средней эхогенности. Значительный отек семенного канатика, утолщение мягких тканей по его ходу.
ПРАВАЯ ПОЧКА: несколько оттеснена книзу, без других структурных изменений. В проекции надпочечника гетерогенное образование неправильной формы размерами 47x26 мм, аваскулярное (рис. 2.7.10).
ЗАКЛЮЧЕНИЕ: эхопризнаки гематоцеле справа, кровоизлияния в правый надпочечник.

Рис. 2.7.10. Клинический пример № 22:
а — вид пациента; б— гематоцеле справа; в — кровоизлияние в правый надпочечник
Клинический пример № 23.
Ребенок переведен из роддома на 6-е сутки жизни с подозрением на антенатальный перекрут правого яичка.
Печень: правая доля — 75 мм.
Левая доля — 56 мм.
Правое яичко — 14x8 мм. Левое яичко — 13x7 мм.
ПРАВОЕ ЯИЧКО: топография, размеры, структуры яичка на момент осмотра эхографически не изменены. Интратестикулярный кровоток сохранен. Мягкие ткани правой половины мошонки утолщены, без эхопризнаков патологического содержимого в оболочках.
ПЕЧЕНЬ: размеры долей увеличены, в левой доле по передней поверхности определяется аваскулярный дефект паренхимы размерами около 43x19 мм, структура дефекта жидкостная с септами (рис. 2.7.10).
ЗАКЛЮЧЕНИЕ: эхопризнаки состояния после гематоцеле справа, разрыва левой доли печени.
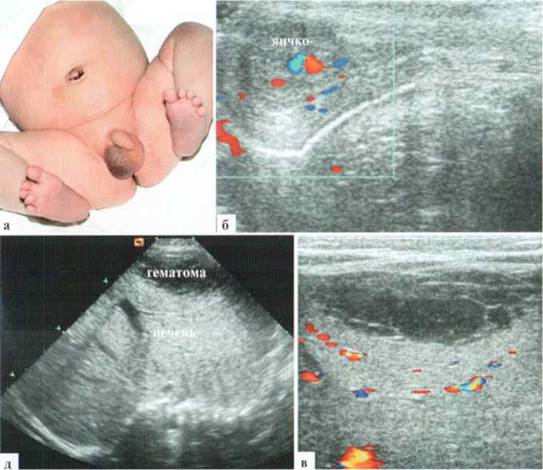
Рис. 2.7.11. Мошонка при разрыве печени у новорожденного:
а — внешний вид пациента; б — правая половина мошонки; в — печень в В-режиме и при допплеровском исследовании
Водянка оболочек яичка встречается часто: и как изолированная патология, и в сочетании с другими патологическими состояниями. В раннем возрасте небольшое количество жидкости в оболочках яичка наблюдается очень часто и не имеет самостоятельного значения. Чаще «физиологическая» водянка оболочек яичек имеет место с обеих сторон, выражена асимметрично. У детей старше периода новорожденноси в оболочках яичка в норме могут визуализироваться только следы жидкостного содержимого.
Остро возникшая водянка оболочек яичек встречается нечасто и требует дифференциальной диагностики с другими причинами СОМ: пахово-мошоночной грыжей, перекрутом яичка, трансформацией гидатиды, орхоэпидидимитом и пр. Клиническая дифференцировка бывает сложна, особенно у детей раннего возраста, УЗИ позволяет быстро и максимально точно поставить диагноз.
Характерно, что при значительном скоплении водяночной жидкости яички выглядят гиперэхогенными, скорее всего вследствие акустического феномена «дорзального усиления». Это не должно вызывать диагностических ошибок и гипердиагностики «склероза яичек», с чем приходится сталкиваться в практической работе. Допплеровская оценка тестикулярного кровотока не всегда возможна, так как визуализировать сосудистый рисунок в яичках новорожденных можно только на аппаратах экспертного класса. В типичном случае скопление жидкости в оболочках яичка визуализируется без технических сложностей, жидкость имеет анэхогенную структуру, оболочки яичка не утолщены, а сами яички эхографически не изменены (рис. 2.8.1).
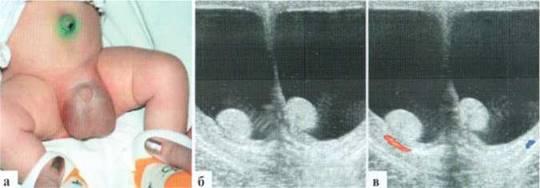
Рис. 2.8.1. Водянка оболочек яичек у новорожденного:
а — внешний вид младенца; б, в — В-режим и ДДС. Большое количество жидкостного компонента в оболочках яичек. Эхографическая структура яичек не изменена, но визуализировать сосудистый рисунок в яичках младенца не удается
Как уже говорилось, водянка может встречаться в сочетании с другими патологическими состояниями (рис. 2.8.2).

Рис. 2.8.2. Эхографические варианты водянки оболочек яичка: а, б — асимметричная водянка оболочек обоих яичек у разных детей; в — сосудистый рисунок в паренхиме яичка на фоне водянки; г — сочетание паховой грыжи и водянки оболочек яичка; д — еперматоцеле малых размеров (стрелка); е — неизмененная гидатада (стрелка) на фоне водянки
При инфицированной водянке оболочек яичка характерно появление тонких, нитевидных септ и значительное утолщение оболочек яичка. В редких случаях возможно появление мелкодисперсной взвеси (рис. 2.8.3).
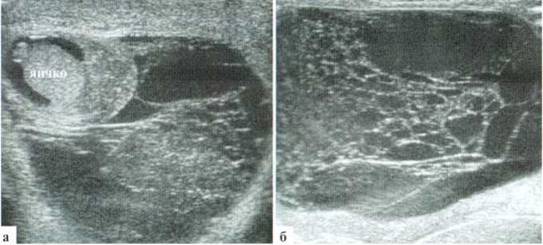
Рис. 2.8.3. Инфицированная водянка оболочек яичка
Клинический пример № 22.
Осмотр на 5-е сутки жизни:
ЯИЧКИ: в мошонке, структуры дифференцированы, размеры в пределах возрастной нормы (правое — 9x6, левое — 10x6 мм), интратестикулярный сосудистый рисунок сохранен. Придаток эхографически не изменен. Определяется наличие жидкостного содержимого в оболочках яичка в умеренном количестве, без взвеси и организованных патологических включений на момент осмотра (рис. 2.8.4). Умеренное утолщение оболочек яичек.
ЗАКЛЮЧЕНИЕ: эхопризнаки водянки оболочек яичек с обеих сторон.
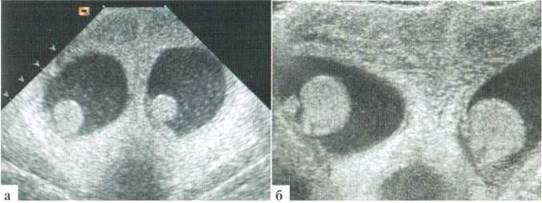
Рис. 2.8.4. Клинический пример № 22
Клинический пример № 23.
Ребенок 23 суток жизни.
СПРАВА: яичко в мошонке, умеренно гиперемировано, придаток сохранен, гетерогенный, увеличен до 9x7 мм, гиперемирован. Оболочки яичка значительно утолщены, с выраженным усилением сосудистого рисунка. В оболочках — жидкостное содержимое со множественными тонкими септами (рис. 2.8.5).
ЗАКЛЮЧЕНИЕ: эпидидимит, инфицированная водянка.
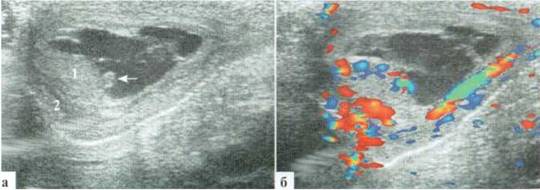
Рис. 2.8.5. Клинический пример № 23: 1 — яичко; 2 — придаток, стрелка — неизмененная гидатида
Клинический пример № 24.
На 5 сутки заболевания:
Правое яичко — 9x5 мм.
Левое яичко — 9x5 мм.
Яички в мошонке с обеих сторон, эхографически не изменены, интратестикулярный сосудистый рисунок сохранен. Справа придаток увеличен до 5x4 мм, гиперемирован. С обеих сторон определяется утолщение оболочек яичек и значительное справа, небольшое слева количество жидкостного содержимого между оболочками, с множественными, неправильной формы тонкими септами (нити фибрина?), образующими рисунок по типу сетки. Эхографическая картина может быть расценена как проявления инфицированной водянки оболочек яичек с обеих сторон, больше справа, на фоне эпидидимита справа (рис. 2.8.6).
Через 6 суток на фоне консервативного лечения:
Правое яичко —11x7 мм.
Левое яичко — 9x7 мм.
Правый придаток — 4x7 мм.
Левый придаток — 3x5 мм.
В мошонке достоверно визуализируются яички. Паренхима гомогенная. Сосудистый рисунок сохранен. Правое яичко и придаток умеренно увеличены в размерах. Отмечается утолщение оболочек яичек (больше справа). Между оболочками сохраняется жидкостное содержимое с нитями фибрина в небольшом количестве, что эхографически расценивается в настоящее время как проявления эпидидимита справа, инфицированной водянки оболочек яичек — положительная эхографическая динамика.
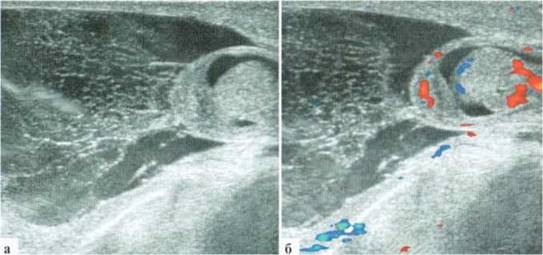
Рис. 2.8.6. Клинический пример № 24:
а — значительное утолщение и расслоение оболочек яичка, жидкостное содержимое в оболочках — со множественными, нитевидной формы структурами, формирующими сетчатый рисунок. Яичко сохранено; б — усиление сосудистого рисунка в оболочках яичка и в придатке
Киста семенного канатика представляет порой значительные диагностические трудности, особенно — остро возникшая и особенно - у детей раннего возраста. Клинически дифференцировать кисту семенного канатика от, например, паховой грыжи бывает очень сложно, а эхографическая дифференциальная диагностика не представляет затруднений. Кистозное включение может быть различной формы и размеров, располагаться как в непосредственной близости от яичка, так и на некотором отдалении (рис. 2.9.1).
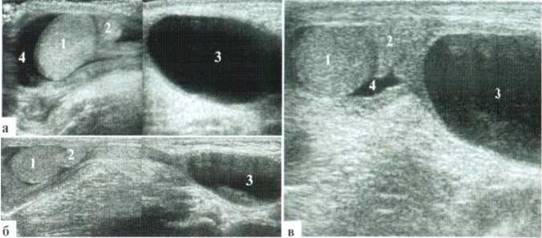
Рис. 2.9.1. Эхографические варианты кисты семенного канатика: 1 — яичко; 2 — придаток; 3 — киста; 4 — жидкость в оболочках яичка
Несколько необычный вид имеют кисты семенного канатика при сочетании с водянкой оболочек яичка, когда определяется 2 жидкостных объема, нередко в непосредственной близости друг от друга. Наличие в просвете кисты тонких, неправильной формы септ свидетельствует обычно о перенесенных воспалительных процессах (рис. 2.9.2).
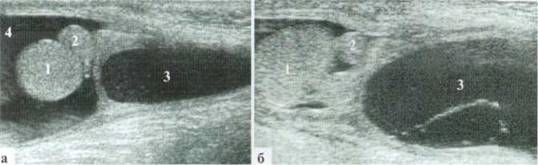
Рис. 2.9.2. Киста семенного канатика в сочетании с водянкой оболочек яичка (а) и после перенесенного воспаления (б): 1 — яичко; 2 — придаток; 3 — киста; 4 — жидкость в оболочках яичка
В редких случаях у новорожденных детей можно наблюдать незаращение вагинального отростка брюшины с или без водянки оболочек яичка, но без признаков паховой грыжи и/или кисты семенного канатика. Эти изменения являются «случайной» находкой и обнаруживаются при УЗИ по поводу других заболеваний. Определяется гипоэхогенный тяж шириной 3—4 мм, идущий от яичка в паховую область (рис. 2.9.3).

Рис. 2.9.3. Незаращение вагинального отростка (2) брюшины без (а) или пр наличии (6) водянки оболочек яичка (I)
Клинический пример № 25.
Ребенок 2 месяцев жизни, направлен на УЗИ участковым педиатром, который во время диспансерного осмотра обнаружил у младенца припухлость в правой паховой области. Поведение ребенка было обычным, родители мальчика ранее не отмечали никаких изменений паховых областей.
ПРАВОЕ ЯИЧКО: в мошонке, смещено ко дну мошонки, размеры, структуры яичка и придатка эхографически не изменены. Сосудистый рисунок яичка не нарушен. Эхопризнаки небольшого количества жидкостного содержимого в оболочках. В проекции семенного канатика определяется тонкостенное образование овальной формы размерами около 36x16 мм с жидкостным содержимым в просвете (2.9.4).
ЗАКЛЮЧЕНИЕ: эхопризнаки остро возникшей (?) кисты семенного канатика справа.

Рис. 2.9.4. Клинический пример № 25: 1 — яичко; 2 — придаток; 3 — киста семенного канатика; 4 — жидкость в оболочках яичка
Эхографическая диагностика паховой и пахово-мошоночной грыжи обычно проводится в случаях, подозрительных на ущемление грыжи и сложностях дифференциальной диагностики у детей раннего возраста, когда сложно отличить грыжу от остро возникшей кисты семенного канатика, прекрута крипторхированного яичка и пр. В исследуемой половине мошонки и/или в паховой области удается легко визуализировать петли кишечника (рис. 2.10.1). При допплеровском исследовании удается достоверно проследить сосудистый рисунок в стенке кишки, что свидетельствует о сохранении ее жизнеспособности.
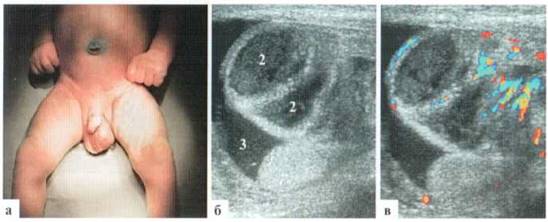
Рис. 2.10.1. Пахово-мошоночная грыжа у новорожденного: 1 — яичко; 2 — кишечные петли; 3 — водяночная жидкость, а — внешний вид пациента; б, в — В-режим и ДДС: кишечные петли с сохраненным в них сосудистым рисунок, перемещенные в мошонку
В зависимости от содержимого в просвете кишечные петли могут иметь различный вид. Значительное количество газа формирует четко дифференцируемый феномен «хвоста кометы» (рис. 2.10.2).

Рис. 2.10.2. Пахово-мошоночные грыжи у новорожденных при различной консистенции содержимого кишечных петель: 1 — яичко; 2 — придаток; 3 — петли кишки; 4 — водяночная жидкость
При паховой грыже, когда грыжевое содержимое располагается только в паховой области, не перемещаясь в мошонку, эхографическая визуализация также не представляет собой значительных сложностей и позволяет среди прочего оценить и сохранность кровотока в стенке находящихся в грыжевом мешке кишечных петель (рис. 2.10.3). Клиническая картина у младенцев очень схожа с перекрутом крипторхированного яичка или с остро возникшей кистой семенного канатика.

Рис. 2.10.3. Паховая грыжа у ребенка 2 месяцев в В-режиме и при ДДС: грыжевые ворота показаны стрелкой
При пахово-мошоночной грыже также удается достаточно легко визуализировать грыжевые ворота и проследить сохранность кровотока в сосудах брыжейки кишки (рис. 2.10.4). Диаметр эхографически измеряемых грыжевых ворот обычно не превышает 6 мм.

Рис. 2.10.4. Грыжевые ворота (между стрелками, а) при пахово-мошоночной грыже. При ДДС (б) четко прослеживается сохраненный кровоток в сосудах грыжевого содержимого
При наличии ущемления кишки происходит значительное утолщение ее стенки за счет отека, которое может сохраняться на протяжении многих часов после вправления грыжи. В таких случаях в оболочках яичка всегда определяется некоторое количество жидкостного содержимого (рис. 2.10.5).

Рис. 2.10.5. Пахово-мошоночная грыжа (состояние после ущемления); а — стенка кишки утолщена (между стрелками); б — при полипозиционном сканировании определяется неизмененная гидатида (стрелка)
После грыжесечения необходимость в УЗИ возникает только при значительном отеке паховой области: эхографически определяется вытянутой формы нечетко отграниченная область понижения эхогенности по ходу семенного канатика и пахового канала (рис. 2.10.6).

Рис. 2.10.6. Состояние после грыжесечения (2-е сутки после операции). Стрелками показана зона понижения эхогенности (отек структур семенного канатика и тканей около него): I — яичко; 2 — придаток; 3 — выпот в оболочках яичка
Необходимо заметить, что ущемление паховой или пахово-мошоночной грыжи влияет не только на состояние кишки, но и небезразлично для яичка на стороне поражения. Даже после успешного хирургического вмешательства эхографически определяется диффузное повышение эхогенности и обеднение сосудистого рисунка в паренхиме яичка, нередко — отек и гиперемия придатка и окружающих мягких тканей (рис. 2.10.7).
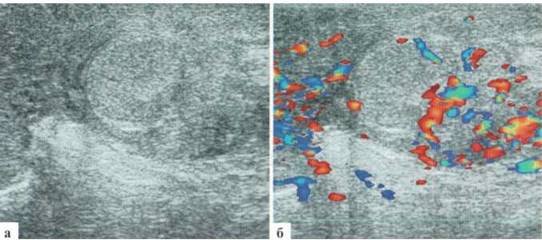
Рис. 2.10.7. Состояние после оперативного излечения ущемленной паховой грыжи (10 часов после операции) в В-режиме и при ДДС
Клинический пример № 26.
13 правой половине мошонки (D) определяются кишечные петли с гетерогенным содержимым в большом количестве (пахово-мошоночная грыжа). Эхопризнаки невыраженной водянки оболочек яичек с обеих сторон (рис. 2.10.8).

Рис. 2.10.8. Клинический пример № 26
Клинический пример № 27.
Осмотр на 2-е сутки заболевания:
ОРГАНЫ МОШОНКИ: В оболочках яичка слева определяется распространяющееся в паховую область гетерогенное образование, с жидкостным содержимым и большим количеством газа в просвете, сообщающееся с брюшной полостью, увеличивающееся при натуживании ребенка, расцениваемое как пахово-мошоночная грыжа (рис. 2.10.9). Интратестикулярный сосудистый рисунок сохранен.

Рис. 2.10.9. Клинический пример .№ 27: 1 — яичко; 2 — придаток; 3 — петля кишки; 4 — жидкость в оболочках яичка
Клинический пример № 28.
Определяются кишечные петли с газом и гетерогенным содержимым в правой половине мошонки (рис. 2.10.10). Сосудистый рисунок в стенке кишки сохранен. Минимальное количество жидкостного содержимого в оболочках яичка.
ЗАКЛЮЧЕНИЕ: эхопризнаки пахово-мошоночной грыжи справа.
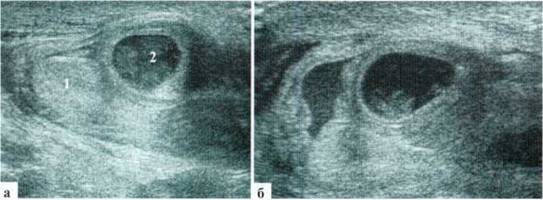
Рис. 2.10.10. Клинический пример № 28: 1 — яичко; 2 — петля кишки
Клинический пример № 29.
Ребенок 1-го меся на жизни, рожденный на 34-й неделе гестации, поступил в стационар с клиникой 2-сторонней невправимой паховой грыжи, подозрением на кишечную непроходимость. Из-за больших размеров грыжевых выпячиваний и резко негативного поведения ребенка достоверно пропальпировать яичко справа невозможно, слева яичко в мошонке. Рентгенологических признаков кишечной непроходимости не выявлено, определяются единичные мелкие уровни.

Рис. 2.10.11. Клинический пример N29: а — фото пациента; стрелками показаны грыжевые выпячивания; б— поперечный экран в паховой области. Грыжи показаны стрелками; двойной стрелкой обозначен корень полового члена
ПЕЧЕНЬ — топография не изменена, размеры правой доли — в пределах возрастной нормы, левая — частично экранирована содержимым желудка, визуализируемые фрагменты внутрипеченочных сосудов и желчных ходов не дилатированы.
ЖЕЛЧНЫЙ ПУЗЫРЬ, ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА: ...не изменена.
ЖЕЛУДОК и ДВЕНАДЦАТИПЕРСТНАЯ КИШКА - большое количество содержимого в просвете (через 3 часа после кормления).
СЕЛЕЗЕНКА: не изменена.
ПОЧКИ: не изменены.
МОЧЕВОЙ ПУЗЫРЬ — опорожнен, эхографическая оценка брюшной полости затруднена!
БРЮШНАЯ ПОЛОСТЬ — достоверных эхопризнаков свободной жидкости в латеральных каналах и между кишечными петлями на момент осмотра не определяется. Визуализируемые фрагменты кишечных петель неравномерно дилатированы до 22 мм, с большим количеством газа в просвете. Перистальтика очень вялая.
ОРГАНЫ МОШОНКИ: в обеих половинах мошонки определяются распространяющиеся в паховую область образования, с большим количеством газа в просвете, сообщающиеся с брюшной полостью, не изменяющиеся при натуживании ребенка, расцениваемое как невправимые пахово-мошоночные грыжи. Яички в мошонке с обеих сторон, интратестикулярный сосудистый рисунок сохранен.
2.11. Простатит
Простатит сам по себе не вызывает клинического синдрома отечной и гиперемированной мошонки, но воспалительный характер заболевания заставляет рассмотреть его в этом разделе. Встречается заболевание в детском возрасте очень редко и почти исключительно у подростков, когда этиология заболевания включает в себя совокупность инфекционного процесса и застойных явлений. Клинические проявления неспецифические, схожи с проявлениями цистита, при этом изменения в анализах мочи сомнительные. Кроме того, необходимо учитывать, что подростки скрывают свои истинные ощущения и/или значительно дезагравируют проявления заболевания. Возможны явления простатита и у детей младшей возрастной группы с аноректальными пороками развития, ректоуретральными свищами и инфекционно-воспалительными изменениями в зоне пороков. Однако достоверное выделение клинико-эхографических проявлений собственно простатита из всей массы патологических проявлений малореально и ненужно, поскольку лечение основного заболевания будет излечивать и простатит. Эхографически определяется увеличение и неровность контуров железы, диффузно-неравномерное понижение ее эхогенности. Одновременно может отмечаться утолщение стенки мочевого пузыря (рис. 2.11.1).
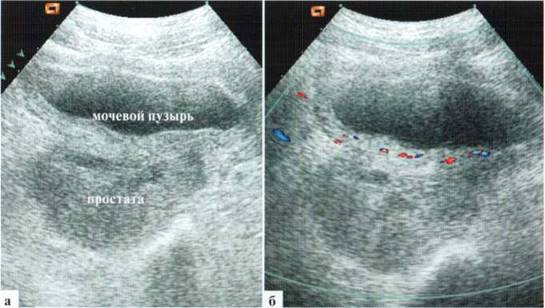
Рис. 2.11.1. Простатит у подростка 15 лет, трансабдоминальное сканирование; а — исследование в В-режиме; б — цветовое допплеровское исследование (гиперемия стенки мочевого пузыря)