Клинические проявления патологии обычно неспецифичны и сводятся к «синдрому пальпируемой опухоли», либо отсутствуют. До появления метода УЗИ младенцам с синдромом пальпируемой опухоли в животе выполнялась обзорная рентгенография органов брюшной полости, на которой выявлялось затемнение в том или ином отделе живота соответственно локализации объемного образования за счет оттеснения наполненных газом петель кишечника. Однако этот рентгенологический симптом неспецифичен, может встречаться в различных ситуациях, а может и отсутствовать даже при наличии крупных объемных образований в животе у ребенка.
Нередко в последние годы показанием к обследованию новорожденной является обнаружение объемного образования в животе плода при УЗИ во время беременности.
Наиболее частыми заболеваниями внутренних гениталий у новорожденных девочек являются кисты яичников. Подозрение на эту патологию возникает при обнаружении объемного образования в животе младенца женского пола при отсутствии пороков развития других органов, в основном почек. Точная идентификация патологии часто бывает затруднительна, в частности типичная локализация в нижних отделах живота встречается совсем не всегда. Высокое расположения яичника у новорожденной обусловливает возможность и высокого расположения кисты яичника — даже is подпеченочном пространстве. При этом кистозное образование в животе новорожденной может достаточно легко смещаться в стороны, соответственно четко сказать правый или левый яичник поражен, возможно не всегда (рис. 2.1).

Рис. 2.1. Киста яичника расположена на уровне почки
При крупных размерах кисты и ее высокой локализации бывает сложно эхографически установить ее органную принадлежность. В таких случаях следует, во-первых, четко визуализировать все остальные органы (если какой-либо орган не найден, возможно имеет место именно его кистозная трансформация?), а во-вторых оценить наличие или отсутствие патологических изменений обнаруженных органов (при кистозной трансформации холедоха имеется деформация желчного пузыря, при обструктивных уропатиях и кистозных дисплазиях почек возможны изменения мочевого пузыря). Возможны ситуации, когда достоверно идентифицировать органную принадлежность кисты эхографически не удается, в таких случаях в заключении должны быть сформулированы основные предполагаемые варианты.
Патогномоничным эхографическим симптомом кисты яичника является наличие мелких пристеночных внутрипросветных кист (рис. 2.2). К сожалению, частота встречаемости этого эхосимптома не превышает, по данным разных авторов, 50—70%. Внутрипросветные кисты могут быть единичными (чаше) или множественным (значительно реже), иметь диаметр от 2 до 10 мм.
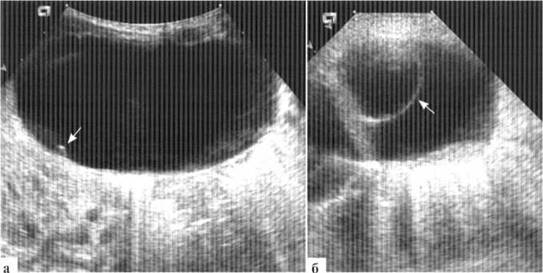
Рис. 2.2. Пристеночные внутрипросветные кисты (стрелки) в кистах яичников у новорожденных:
а — единичная мелкая внутрипросветная киста (стрелка) у новорожденной с кистой правого яичника, достигающей 7 см в диаметре;
б — единичная, относительно крупная (10 мм в диаметре) внутрипросветная киста у новорожденной 16 суток с кистой левого яичника до 29 мм в диаметре
Кисты яичников у новорожденных в зависимости от их морфологии, клинического течения и прогноза делят на осложненные и неосложненные. Неосложненная киста яичника новорожденной имеет следующие эхографические особенности (рис. 2.3, 2.4):
• ровную округлую или овальную форму;
• тонкую стенку;
• чисто жидкостное содержимое, иногда с небольшим количеством мелкодисперсной взвеси. В редких случаях неосложненные кисты содержат гомогенный осадок.

Рис. 2.3. Осадок и взвесь в просвете неосложненной кисты яичника у младенца. Стрелкой показана внутрипросветная киста

Рис. 2.4. Неосложненная киста яичника (эхографический вариант)
Относительно частой патологией у недоношенных девочек является паховая грыжа. В подавляющем большинстве случаев содержимым паховой грыжи у девочек является яичник, и риск возникновения его ишемических нарушений заставляет идти на оперативное лечение непосредственно по установлении диагноза. Необходимость в УЗИ возникает нечасто: для дифференциальной диагностики с воспалительными заболеваниями этой области, а также для оценки жизнеспособности яичника. При УЗИ удается достоверно визуализировать яичник, расположенный под кожей и подкожной клетчаткой, его фолликулы, место его похождения через паховый канал и сосуды, как собственно в яичнике, так и в его «ножке». Сохранение нормального строения яичника и сосудистого рисунка свидетельствует об отсутствии выраженных ишемических нарушений органа и о возможности проведения не экстренного, а срочного оперативного вмешательства (рис. 2.8). Целесообразно при УЗИ также визуализировать контралатеральный яичник, документально зафиксировать его наличие и структуру. Обычно яичник, находящийся в грыжевом мешке, несколько больше контралатерального за счет отека, даже при отсутствии гемодинамических нарушений. После операции, при сохраненной жизнеспособности яичника, эти изменения исчезают через 2—3 дня, яичники приобретают эхографически одинаковый вид.
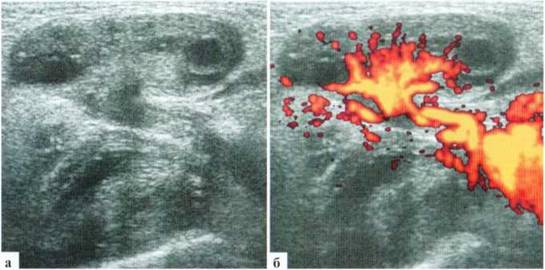
Рис. 2.8. Паховая грыжа у новорожденной: а, б — левый яичник находится в паховой области в грыжевом мешке. Размеры — 22x13 мм, четко прослеживаются фолликулы до 5 мм в диаметре и стромальный компонент. Четко прослеживается сосудистый рисунок как в ткани яичника, так и в его «ножке», идущей через паховый канал
Гидрометрокольпос у новорожденных встречается редко, клинически проявления в виде «синдрома пальпируемой опухоли» в животе, иногда видна неперфорированная плева, выступающая между малыми половыми губами. При УЗИ определяется относительно толстостенное, округлой формы образование в животе, содержимое его обычное мелкодисперсной взвесью. В настоящее время, когда широко используется антенатальная ультразвуковая диагностика, достаточно часто такие новорожденные поступают в профильный стационар вскоре после рождения с направительным диагнозом «киста брюшной полости». Скопление содержимого в полости матки может достигать количества 200 мл, при этом эхографически дилатированная полость матки занимает практически весь объем живота новорожденной (рис. 2.9). Визуализировать яичники у новорожденных с гидрометрокольпос обычно не удается.
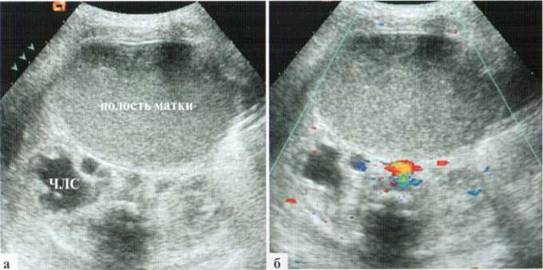
Рис. 2.9. Гидрометрокольпос у новорожденной: конвексный датчик 5 М Гц, поперечное трансабдоминальное сканирование на уровне пупка:
а — в В-режиме определяется огромных размеров отграниченная полость с четкой стенкой, мелкодисперсной взвесью в просвете;
б — в допплеровском режиме кровоток в стенке образования не прослеживается
Значительное переполнение полости матки вызывает синдром внутрибрюшного напряжения, который клинически может проявляться, в первую очередь, синдромом срыгивания и рвоты, а также — острой задержкой мочи на фоне компрессии мочевыводящих путей на инфравезикальном уровне. При УЗИ выявляется дилатация мочевыводящих путей с одной или обеих сторон, возможны резкая деформация и смещение мочевого пузыря, для отведения мочи требуется катетеризация (рис. 2.10). После операции эти изменения исчезают в течение I—2 суток.

Рис. 2.11). Дилатация чашечно-лоханочной системы (4J1C) из-за компрессии резко дилатированной полостью матки
Для уточнения диагноза целесообразно использовать трансперинеальное сканирование, при этом датчик располагается непосредственно на промежности (рис. 2.11). Трансперинеальпое сканирование у девочек с гидрометрокольпос позволяет точнее оценить состояние шейки матки, которая может быть относительно сохранной, а может быть резко перерастянутой, с выраженным истончением стенок. После оперативного вмешательства шейка матки быстро, за 5—7 суток, восстанавливает свою структуру.
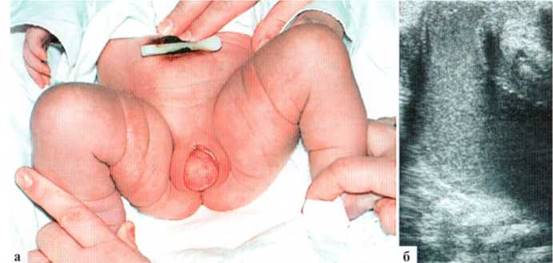
Рис. 2.11. Внешний вид ребенка и трансперинеальпое сканирование у новорожденной с неперфорированной hymen, гидрометрокольпос
Клинический пример № 44.
Девочка потупила в отделение хирургии новорожденных на 4-е сутки жизни с диагнозом «кистозное образование живота», которое было выявлено антенатально на 38-й неделе (рис. 2.12).
Прав, почка (дл. х толщ.) — 51x25 мм. Толщина паренхимы— 12 мм.
Лев. почка (дл. х толщ.) — 53x26 мм. Толщина паренхимы— 13 мм.
ПЕЧЕНЬ — топография не изменена, размеры правой доли — в пределах возрастной нормы, левая доля частично экранирована содержимым желудка, визуализируемые фрагменты внутрипеченочных сосудов и желчных ходов не дилатированы.
ЖЕЛЧНЫЙ ПУЗЫРЬ — визуализируется достоверно, содержимое жидкостное, в небольшом количестве (ребенок осмотрен после еды).
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА - визуализируется фрагментарно, структура визуализируемых фрагментов эхографически не изменена.
ПОЧКИ: топография, размеры не изменены. Физиологическая подвижность сохранена. Контуры ровные, четкие, сохранены. Стр>ктуры хорошо дифференцированы. Паренхима гомогенная, толщина в пределах возрастной нормы. Гидронефротических изменений, интра- и параренальных патологических включений не выявляется. НАДПОЧЕЧНИКИ: топография, размеры, структуры — не изменены.
МОЧЕВОЙ ПУЗЫРЬ — опорожнен, матка и яичники достоверно не визуализированы.
В правой половине живота определяется огромных размеров (около 79x53x68 мм) тонкостенное образование овальной формы, с чисто жидкостным содержимым, без внутрипросветных включений, занимающее всю правую половину живота от малого газа до вентральной поверхности печени, к которой прилежит на значительном протяжении (киста яичника?).
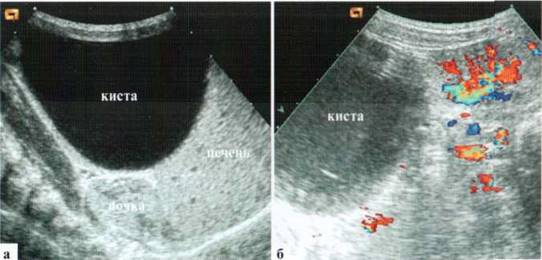
Рис. 2.12. Киста яичника
Клинический пример № 45.
Девочка 3 суток жизни, переведена из роддома в связи с антенатальной
диагностикой кистозного образования в животе плода.
В левых отделах живота определяется больших размеров (6x5x5 см) кистозного характера объемное образование, тонкостенное, с жидкостным содержимым и единичными мелкими (до 5 мм) пристеночными кистозными включениями, расцениваемое как киста яичника (рис. 2.13). Яичник достоверно не визуализируется.
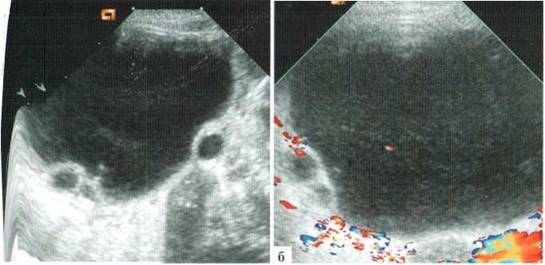
Рис. 2.13. Киста яичника
Через 2 месяца — регресс кисты до размеров 21x14 мм, при этом четко прослеживается остальная паренхима яичника (рис. 2.14)

Рис. 2.14. Регресс кисты яичника
Клинический пример № 46.
Ребенок поступил из дома на 14-е сутки жизни. Направлен участковым педиатром из-за антенатального обнаружения кистозного образования в животе плода. Состояние ребенка удовлетворительное, токсикоза нет, пальпаторно образование не определяется.
ПОЧКИ — топография, размеры не изменены. Физиологическая подвижность сохранена. Контуры ровные, четкие, сохранены. Структуры хорошо дифференцированы. Паренхима гомогенная, толщина в пределах возрастной нормы. Гидронефротических изменений, интра- и параренальных патологических включений не выявляется.
НАДПОЧЕЧНИКИ —топография, размеры, структуры не изменены.
МОЧЕВОЙ ПУЗЫРЬ: не деформирован, стенки без структурных изменений, содержимое гомогенное, без признаков интра- и паравезикальных патологических включений. Дилатации мочеточников в дистальных отделах не отмечается.
МАТКА и ПРАВЫЙ (?) ЯИЧНИК: топография, размеры не изменены. Структуры хорошо дифференцированы, без признаков интра- и параорганных патологических включений.
ЛЕВЫЙ ЯИЧНИК: достоверно не визуализирован.
В правой половине живота, в нижних отделах, определяется расположенное рядом с правым (?) яичником неправильно-округлой формы образование размерам около 53x42 мм, с гетерогенным содержимым, образующим «сетчатую» структуру. При допплеровском и обследовании образование не содержит сосудов в стенке и внутри просвета (2.15).
ЗАКЛЮЧЕНИЕ: эхопризнаки объемного образования правой половины живота, предположительно исходящего из придатков. Предположительно, имеет место перекрут и некроз кисты яичника (интраоперационное подтверждение).

Рис. 2.15. Перекрут и некроз кисты яичника
Клинический пример № 47.
Ребенок переведен из роддома на 3-й сутки жизни, антенатально диагностирована киста брюшной полости плода.
МАТКА: эхографически не изменена.
ЛЕВЫЙ ЯИЧНИК: расположен высоко, размеры — 17x12 мм, в его структуре — множественные фолликулы в диаметре от 4 до 12 мм.
ПРАВЫЙ ЯИЧНИК: достоверно не определяется. В правой половине живота определяется слабоподвижное объемное образование неправильно-округлой формы общими размерами около 47x25 мм с септами и пристеночными мелкими кистами в просвете, гетерогенным неорганизованным содержимым в просвете, бессосудистое при допплеровском исследовании (рис. 2.16).
ЗАКЛЮЧЕНИЕ: эхопризнаки объемного образования в правой половине живота, расцениваемого как кистозная трансформация правого (?) яичника (вероятно, антенатальный перекрут).

Рис.2.16. Антенатальный перекрут и некроз кисты яичника
Через 10 суток эхографическая картина не изменилась.
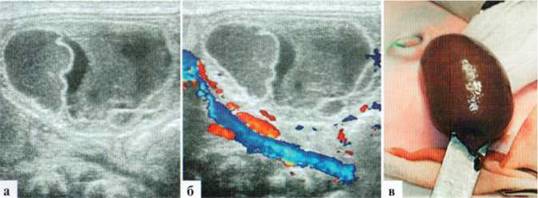
Рис. 2.17. Та же пациентка и интраоперационный снимок
Клинический пример № 48.
Ребенок переведен из роддома на 2-е сутки жизни с антенатально тестированным кистозным образованием в животе. При поступлении состояние удовлетворительное, пальпаторно образование не определяется.
ПЕЧЕНЬ — топография не изменена, размеры правой доли — в пределах возрастной нормы, левая — частично экранирована содержимым желудка, визуализируемые фрагменты внутрипеченочных сосудов и желчных ходов — не дилатированы.
ЖЕЛЧНЫЙ ПУЗЫРЬ - визуализируется достоверно, содержимое жидкостное, в небольшом количестве (ребенок осмотрен после еды).
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА - визуализируется фрагментарно, структура визуализируемых фрагментов эхографически не изменена.
ЖЕЛУДОК и ДВЕНАДЦАТИПЕРСТНАЯ КИШКА - большое количество содержимого в просвете.
ПОЧКИ: топография, размеры не изменены. Физиологическая подвижность сохранена. Контуры ровные, четкие, сохранены. Структуры хорошо дифференцированы. Паренхима гомогенная, толщина в пределах возрастной нормы. Гидронефротических изменений, интра- и параренальных патологических включений не выявляется.
НАДПОЧЕЧНИКИ: топография, размеры, структуры не изменены.
МОЧЕВОЙ ПУЗЫРЬ — опорожнен, достоверная эхографическая оценка органов малого таза невозможна.
В правых отделах брюшной полости определяется расположенное на уровне пупка, соприкасающееся с вентральной поверхностью печени округлой формы образование с неровными контурами размерами около 54x34x50 мм. В просвете — мелкодисперсная взвесь, тонкие септы и содержимое средней эхогенности, фиксированное, с неровными, «ворсинчатыми» контурами (рис. 2.18). Эхографическая картина может быть расценена, как проявления кисты яичника, возможно — антенатальный перекрут (?).
ИНТРАОПЕРАЦИОННОЕ ПОДТВЕРЖДЕНИЕ

Рис. 2.18. Эхограммы и интраоперационный снимок: антенатальный перекрут и самоампутация кисты
Клинический пример № 49.
Девочка переведена из роддома в возрасте 16 часов жизни с антенатально диагностированным кистозным образованием в животе (рис. 2.19, 2.20).
|
Правая почка (дл. х толщ.) — 53x28мм. Лоханка правой почки — 10 мм. Правый мочеточник (верх./З) — 8 мм. Левая почка (дл. х толщ.) — 50x26 мм. Лоханка левой почки — 9 мм. Левый мочеточник (верх./З) — 5 мм. |
Толщина паренхимы— 5 мм. Чашечки правой, почки — 9 мм. Толщина паренхимы — 9 мм. Чашечки левой почки — 5 мм. |
ПЕЧЕНЬ, ЖЕЛЧНЫЙ ПУЗЫРЬ И ВНЕПЕЧЕНОЧНЫЕ ПРОТОКИ: размеры не изменены. Структуры визуализируемых фрагментов без особенностей и патологических включений.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА, СЕЛЕЗЕНКА: без особенностей.
ЖЕЛУДОК, ДВЕНАДЦАТИПЕРСТНАЯ КИШКА: без особенностей.
ПОЧКИ — топография не изменена, размеры несколько увеличены. Умеренно выраженные диффузные изменения паренхимы почки без очаговых септических проявлений на момент осмотра. Эхопризпаки дилатации чашечно-лоханочной системы и проксимальных отделов извитых мочеточников. Без эхопризнаков интра- и параренальных патологических включений на момент осмотра.
МОЧЕВОЙ ПУЗЫРЬ: наполнен по катетеру. Оттеснен кпереди, несколько деформирован. Стенки без признаков структурных изменений. Контуры внутренней поверхности ровные, четкие. Содержимое гомогенное, без признаков организованных патологических включений. Признаков дилатации дистальных отделов мочеточников не отмечается.
В БРЮШНОЙ ПОЛОСТИ определяется огромных размеров фиксированное тонкостенное образование, идущее из полости малого таза, размерами не менее N7 мм (длина)х74 мм (ширина)х54 мм (переднезадний размер). Содержимое образования жидкостное, с мелкодисперсной взвесью в большом количестве. Образование расположено ретропузырно и оттесняет мочевой пузырь кпереди, значительно его компремируя. Свободной жидкости в полости малого газа и в латеральных каналах на момент осмотра не определяется.
При перинеальном сканировании фрагмент образования определяется непосредственно под датчиком.
Яичники достоверно не определяются.
ЗАКЛЮЧЕНИЕ:
—эхопризнаки огромных размеров образования в животе, которое предварительно может быть расценено как проявления гидрометрокольпос;
— эхопризнаки транзиторных (?) уретерогидронефротических изменений с обеих сторон.
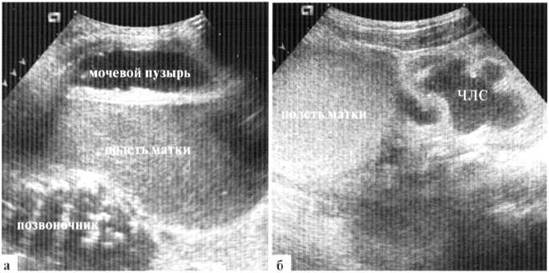
Рис. 2.19. Гидрометрокольпос, трансабдоминальное сканирование: а - продольный скан по средней линии на уровне пупка. Мочевой пузырь оттеснен кпереди огромной полостью матки; б — латеральный скан: значительная дилатация ЧЛС правой почки

Рис. 2.20. Гидрометрокольпос. Трансабдоминальное и перинеальное сканирование:
а, б — продольное и поперечное (соответственно) расположение датчика в надлонной области: мочевой пузырь резко оттеснен кпереди, в его просвете катетер. Ретропузырно определяется огромных размеров полость матки; в — перинеальный доступ: непосредственно под датчиком — фрагмент дилатированной полости влагалища