Описторхоз (лат. opisthorchosis, англ. opisthorchiasis, франц. opisthorchiase) - природно-очаговый биогельминтоз с фекально-оральным механизмом передачи возбудителя, характеризующийся длительным течением и преимущественным поражением гепатоби-лиарной системы и поджелудочной железы.
КОД ПО МКБ-10
В66.0 Описторхоз.
ЭТИОЛОГИЯ
Возбудитель - Opisthorchis felineus (кошачья двуустка) принадлежит к типу плоских червей (трематоды), классу сосальщиков. Имеет плоское удлиненное тело длиной 814 мм и диаметром 1-3,5 мм; снабжен двумя присосками - ротовой и брюшной (рис. 23.1). Описторхи - гермафродиты. Яйца бледно-желтые, почти бесцветные, с гладкой двухконтурной оболочкой, имеющей крышечку на слегка суженном полюсе и небольшое утолщение на противоположном конце. Размеры яиц - 23-24х11-19 мкм.
Возбудитель обладает сложным циклом развития (рис. 23.2). Помимо окончательных, он имеет двух промежуточных и дополнительного хозяев. У дефинитивных (основных) хозяев гельминт паразитирует в половозрелой стадии своего развития. Из желчных ходов, желчного пузыря и протоков поджелудочной железы человека и плотоядных млекопитающих (кошки, собаки, лисица, песец, соболь, росомаха, свинья домашняя и др.) яйца паразитов вместе с желчью проникают в кишечник и затем попадают в окружающую среду. Дальнейшее развитие проходит в водоемах, где описторхи сохраняют жизнеспособность до 6 мес и заглатываются первым промежуточным хозяином - пресноводным моллюском рода Codiella, в теле которого происходит ряд превращений: из яйца выходит мирацидий, образующий спороцисту, в которой формируются редии, рождающие большое количество личинок следующей стадии (церкариев). Последние выходят из моллюска и проникают в мышцы второго промежуточного хозяина - рыб семейства карповых (язь, сибирский елец, линь, европейская плотва, чебак, красноперка, сазан, карп, усач, лещ, густера, подуст, жерех, уклея), где церкарии превращаются в метацеркариев, которые через 6 нед становятся инвазионными. Рыба, пораженная метацеркариями описторхов, - источник заражения человека и многих плотоядных животных.
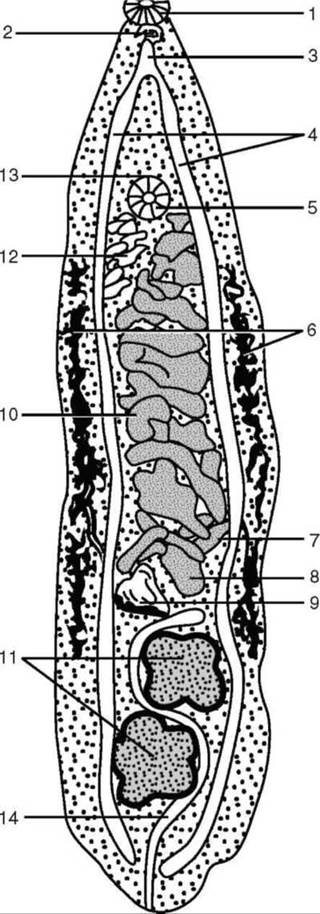
Рис. 23.1. Возбудитель - Opisthorchis felineus (кошачья двуустка) принадлежит к типу плоских червей (трематоды), классу сосальщиков. Имеет плоское удлиненное тело длиной 8-14 мм и диаметром 1-3,5 мм; снабжен двумя присосками. 1 - ротовая присоска; 2 - глотка; 3 - пищевод; 4 - кишечник; 5 - брюшная присоска; 6 - жел-точники; 7 - желточные протоки; 8 - яичник; 9 - семяприемник; 10 - матка; 11 - семенники; 12 - семявыносящий проток; 13 - половые отверстия; 14 - экскреторный канал
В желудке и двенадцатиперстной кишке окончательного хозяина происходит эксцистирование метацеркариев. Под действием желудочного сока переваривается соединительнотканная капсула, а под действием дуоденального сока метацеркарий освобождается от внутренней оболочки. Обладая положительным хемотаксисом к желчи, паразиты отыскивают отверстия желчного протока и через общий желчный проток проникают в желчные ходы и желчный пузырь, а иногда и в поджелудочную железу. Спустя 3-4 нед после заражения гельминты достигают половозрелого состояния и после оплодотворения начинают выделять яйца. Продолжительность жизни описторхов достигает 15-25 лет.
Яйца O. felineus устойчивы в окружающей среде: в пресной воде сохраняют жизнеспособность около года. Личинки описторха погибают при варке рыбы цельным куском через 20 мин, в рыбном фарше - через 10 мин после начала кипячения. При засолке рыбы личинки погибают через 4-7 сут. Горячее копчение гибельно для возбудителя, а холодное не повреждает его.
ЭПИДЕМИОЛОГИЯ
Описторхоз широко распространен на Евроазиатском континенте. В России и странах СНГ наиболее обширные очаги инфекции обнаруживают на территории Западной Сибири, Северного Казахстана (бассейн Оби и Иртыша), Пермской и Кировской областей и бассейнов рек Камы, Вятки, Днепра, Десны, Сейма, Северного Донца, Южного Буга. Самую напряженную ситуацию отмечают в Западной Сибири, где расположен крупнейший Обьско-Иртышский очаг инвазии.
Восприимчивость населения к инвазии высокая. Пораженность описторхозом коренного населения севера РФ достигает 80-100% и связана с особенностями питания: употреблением термически не обработанной рыбы и высокой степенью инвазированности последней.
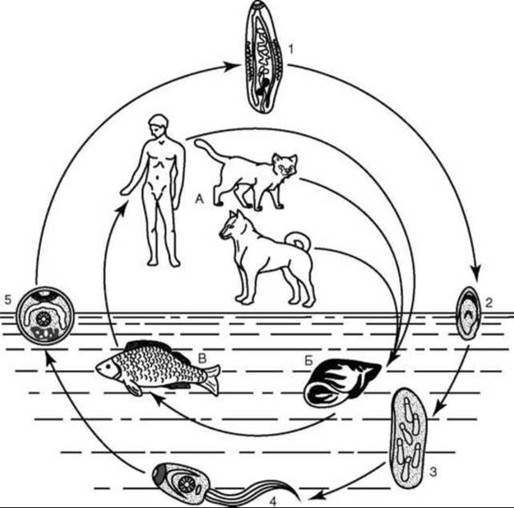
Рис. 23.2. Жизненный цикл возбудителя описторхоза Opisthorchisfelineus: А- окончательные хозяева (млекопитающие); Б - моллюск (первый промежуточный хозяин); В - рыба семейства карповых (второй промежуточный хозяин); 1 - взрослый гельминт; 2 - яйцо; 3 - мирацидий; 4 - церкарий; 5 - метацеркарий
Пораженность местного русского населения несколько ниже. Основной источник описторхоза в населенных пунктах - человек, домашние животные (кошки, свиньи) или синантропные грызуны. Механизм передачи - фекально-оральный, путь передачи - пищевой. Через 3-4 нед после заражения в течение многих лет (до 10-20) источник инвазии выделяет с фекалиями в окружающую среду яйца описторхов. Источник заражения для человека - рыбы семейства карповых, инва-зированные метацеркариями и употребляемые в пищу в сыром или полусыром виде. Более других заражены язь, елец, плотва. Метацеркарии устойчивы к низким температурам (в замороженной рыбе они могут сохранять жизнеспособность при -40 °С до 7 ч, при - 35 °С - до 14 ч, при -28 °С - 32 ч), но чувствительны к высоким: после выделения из рыбы они погибают при 55 °С в течение 5 мин.
Описторхозу свойственна летне-осенняя сезонность. Несколько чаще болеют мужчины. Ежегодно на долю описторхоза приходится около 60% всех зарегистрированных биогельминтозов. После излечения стойкий иммунитет не вырабатывается; часто наблюдают реинфекцию.
МЕРЫ ПРОФИЛАКТИКИ
Комплекс мер борьбы с описторхозом включает следующие направления: обнаружение очагов и лечение больных описторхозом; проведение широкой санитарно-просветительной работы среди населения в очагах; дегельминтизация домашних плотоядных животных; охрана окружающей среды от фекального загрязнения; качественная термическая обработка рыбы карповых пород перед употреблением ее в пищу; борьба с промежуточными хозяевами описторхов и свободноплавающими стадиями паразита.
В домашних условиях обеззараживать рыбу рекомендуют следующими способами: прожаривать небольшие куски не менее 20 мин; варить 20 мин с момента закипания; выпекать рыбные пироги 40-60 мин; применять крепкий посол (20% соли к массе рыбы) с 10-дневной выдержкой; вялить мелкие карповые породы (плотва, елец) в течение 3 нед с 2-3-дневным предварительным посолом; холодное копчение рыбы проводить после крепкого посола или промораживания в течение 3-4 нед.
ПАТОГЕНЕЗ
После употребления в пищу инвазированной рыбы метацеркарии попадают в желудок и двенадцатиперстную кишку, а через 3-5 ч достигают внутрипеченочных желчных ходов - места своего основного обитания в организме окончательного хозяина. У 2040% зараженных лиц описторхов обнаруживают в протоках поджелудочной железы и желчном пузыре. В процессе миграции и при дальнейшем развитии они выделяют ферменты и продукты метаболизма, оказывающие сенсибилизирующее и прямое токсическое действие на организм. В динамике инвазионного процесса при описторхозе выделяют две фазы - раннюю (острую) и позднюю (хроническую).
• В основе патогенеза ранней стадии лежат токсико-аллергические реакции организма на метаболиты, выделяемые личинками в процессе их миграции и созревания, а также на антигены последних. В этой стадии наблюдают повышенную проницаемость сосудов печени и поджелудочной железы, продуктивный васкулит, эозинофильную инфильтрацию стромы органов, их отечность, пролиферацию и десквамацию эпителия желчных ходов. В ЖКТ (в двенадцатиперстной кишке), печени, легких и других органах формируются эозинофильные инфильтраты.
• В хронической стадии токсико-аллергические реакции сохраняются, но основные патологические изменения обусловлены жизнедеятельностью описторхов, которые своими присосками и шипиками оказывают раздражающее и повреждающее действие на стенку желчных и панкреатических протоков, желчного пузыря, вызывая воспалительную и регенеративно-гиперпластическую реакцию с развитием холангита и перихолангита, приводящую к фиброзу органов. Скопления паразитов и их яиц замедляют ток желчи и секрета поджелудочной железы. Гиперпластические и воспалительные процессы приводят к развитию стриктур в терминальной части общего желчного и пузырного протока, способствуют присоединению бактериальной инфекции и образованию конкрементов в желчевыводящих протоках и протоке поджелудочной железы. Часто ее сопровождает гастродуоденит (вплоть до эрозивноязвенного).
Пролиферативные процессы при описторхозе расцениваются как предраковое состояние, в сочетании с действием экзогенных канцерогенов могут приводить к развитию холангиокарциномы. В Западной Сибири, где высок уровень пораженности населения описторхозом, заболеваемость холангиокарциномой в 10-15 раз выше, чем в других регионах.
Ранний иммунный ответ при описторхозе сопровождается увеличением уровня общих в 10-12 раз с максимумом на 2-3-й неделе и снижением их концентрации через 6-8 нед, когда отмечают увеличение содержания IgG. В дальнейшем концентрация антител падает ниже пороговых значений, что создает условия для реинвазии и длительного паразитирования описторхов в организме. Иммуносупрессия, сопровождающая инвазию, снижает резистентность к другим инфекциям, способствует тяжелому течению шигеллеза и других кишечных инфекций, часто провоцирует хроническое бактерионосительство у переболевших брюшным тифом, отягощает течение ВГ выраженным холестазом, частыми обострениями и рецидивами.
КЛИНИЧЕСКАЯ КАРТИНА
Инкубационный период составляет 2-6 нед после употребления в пищу пораженной рыбы. Заболевание характеризуется полиморфизмом клинической картины.
Единой классификации описторхоза не существует. Выделяют острую фазу инвазии, которая может протекать бессимптомно или стерто у коренных жителей эндемичных регионов при реинвазии или суперинфекции. Клинически выраженную форму острой фазы наблюдают у лиц, прибывших в эндемичный регион. Хроническую фазу болезни при отсутствии симптомов острой фазы расценивают как первично-хроническую; если же ей предшествует острая фаза - как вторично-хроническую. Органные поражения (желчевыводящих путей, поджелудочной железы, желудка и двенадцатиперстной кишки) могут сохраняться и после освобождения организма от описторхов, поэтому некоторые авторы выделяют резидуальную фазу болезни.
Острую фазу при бессимптомной инвазии диагностируют по обнаружению яиц паразита в дуоденальном содержимом и фекалиях, по незначительной эозинофи-лии и повышенному содержанию специфических IgM. Стертую форму, помимо этих критериев, характеризует кратковременный субфебрилитет.
Клинически выраженная форма манифестирует внезапно возникшей лихорадкой, болями в правом подреберье, миалгией, артралгией, высыпаниями на коже, увеличением селезенки и печени, лейкоцитозом и гиперэозинофилией крови. При легкой форме лихорадка (около 38 °С) продолжается до 2 нед, возможны боли в животе неопределенной локализации, диарея, умеренный лейкоцитоз и эозинофилия. Среднетяжелая форма характеризуется лихорадкой (38-39,5 °С) ремиттирующего, постоянного или неправильного типа длительностью до 3 нед, уртикарными высыпаниями на коже, миалгией и артралгией, болями в правом подреберье, в части случаев - умеренной диареей и рвотой. Печень и селезенка увеличены; возможен астматический бронхит.
Тяжелому течению болезни свойственны высокая лихорадка, выраженная интоксикация (головная боль, бессонница, заторможенность или возбуждение, тахикардия), полиморфные кожные высыпания. Выражена картина гепатита: боли в правом подреберье, увеличение печени, желтуха, повышение уровня билирубина, увеличение активности аминотрансфераз и ЩФ. У части больных развивается эрозивно-язвенный гастродуоденит с сильными болями в эпигастральной области, тошнотой, рвотой, метеоризмом, диареей. Возможны боли в грудной клетке, одышка, кашель, летучие инфильтраты в легких. Известны случаи миокардита. Характерен гиперлейкоцитоз (20-60х109/л), эозинофилия в пределах от 10 до 80-90%, увеличение СОЭ.
Острая фаза болезни длится от 2-3 нед до 2 мес, после чего клинические симптомы стихают и болезнь переходит в хроническую фазу, признаки которой проявляются через несколько месяцев и даже лет и характеризуются значительным полиморфизмом. Чаще всего наблюдают поражение гепатобилиарной системы. Больные отмечают тяжесть в правом подреберье и эпигастральной области, ухудшение аппетита, тошноту, рвоту, диарею. Печень немного увеличена, чувствительна, плотноватая при пальпации. Функциональные показатели обычно не изменены. Желчный пузырь увеличен, точка желчного пузыря болезненна; возможны приступы коликообразных болей. При дуоденальном зондировании количество желчи увеличено, содержание лейкоцитов в ней повышено. При поражении поджелудочной железы отмечают боли опоясывающего характера. Возможны развитие хронического гастрита, гастродуоденита, язвенное поражение слизистой оболочки желудка и двенадцатиперстной кишки. Больные часто страдают головной болью, головокружением, бессонницей; возможна депрессия. Течение инвазии длительное (до 20 лет и более), но доброкачественное. Летальные исходы редки и связаны с осложнениями.
Осложнения
В хронической фазе болезни часто развивается гнойный холангит и холецистит, острый и хронический панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки, перитонит, холангиокарцинома.
ДИАГНОСТИКА
Диагноз устанавливают на основании клинико-эпидемиологических и лабораторных данных: употребление термически не обработанной, слабосоленой рыбы в эндемичных регионах; лихорадка, токсико-аллергический синдром; лейкоцитоз и эозинофилия в крови; в хронической фазе - симптомы холецистопанкреатита, гастродуоденита.
Для клинической диагностики применяют ЭГДС, холецистографию, дуоденальное зондирование, УЗИ органов брюшной полости, определяют кислотность желудочного сока.
Специфическая лабораторная диагностика
Паразитологическая диагностика острого описторхоза невозможна, так как гельминты начинают выделять яйца только через 6 нед после начала инвазии. Для определения специфических антител используют ИФА. Применяют следующие тест-системы: для определения IgM - «Описторхис-lgМ-стрип»; для определения IgG - «Тиатоп-стрип»; для определения специфических ЦИК - «Описторх-ЦИК-стрип».
Паразитологическое исследование желчи - наиболее достоверный метод диагностики описторхоза. Проводят микроскопическое исследование осадка трех порций желчи. Дуоденальное зондирование - сложная и не всегда приемлемая процедура, малопригодная для массовых обследований, поэтому наиболее распространена копроовоскопия, основанная на изучении морфологических особенностей яиц описторхов. При исследовании кала используют различные методы: качественный формалин-эфирный, химико-седиментационный Березанцева, количественный Столла и полуколичественный Като. Применяют также флотационные методы Фюллеборна и Горячева. При незначительной инвазии яйца опи-сторхов обнаруживают непостоянно, поэтому необходимо неоднократное паразитологическое обследование больных после процедур, стимулирующих желчеотток (тюбаж по Демьяновичу, прием холекинетиков).
Дифференциальная диагностика
Дифференциальная диагностика описторхоза сложна, что связано с полиморфизмом и неспецифичностью клинических симптомов.
Острую фазу описторхоза необходимо дифференцировать с брюшным тифом, гриппом, воспалительными заболеваниями органов брюшной полости (холецистит, холангит, панкреатит), глистными инвазиями (трихинеллез, фасциолез, парагонимоз), пневмонией, ОКИ, ВГ.
Острый описторхоз с признаками гепатита отличается от ВГ лихорадкой на фоне желтухи, более выраженным болевым синдромом, высокой эозинофилией, увеличением активности ЩФ в сочетании с умеренно выраженными признаками цитолитического синдрома. В отличие от гриппа острому описторхозу свойственны увеличение и болезненность печени, эозинофилия.
Хроническую фазу описторхоза дифференцируют с фасциолезом, хроническим холециститом, панкреатитом, гастродуоденитом, язвенной болезнью желудка и двенадцатиперстной кишки, хроническим гепатитом другой этиологии.
Показания к консультации других специалистов
При возникновении симптомов острого холецистита, панкреатита - консультация хирурга, при стойкой желтухе - гепатолога, онколога, хирурга, при выраженных изменениях со стороны ЦНС - консультация невролога, при аллергических проявлениях - аллерголога.
Пример формулировки диагноза
В66.0 Хронический описторхоз. Хронический холецистопанкреатит (яйца Opisthorhisfelineus в дуоденальном содержимом).
ЛЕЧЕНИЕ
Лечение больных описторхозом должно быть комплексным, индивидуальным и учитывать сопутствующие заболевания. Госпитализацию больных осуществляют по клиническим показаниям. Назначают щадящий режим, диету № 5 в течение 6 мес.
Препарат выбора - празиквантел или его отечественный аналог Азинокс*3. Лечение, как правило, амбулаторное (кроме больных с выраженными симптомами острой фазы, тяжелыми органными поражениями, токсико-аллергическими проявлениями). В острой фазе терапию начинают после купирования лихорадки, устранения интоксикации и аллергических симптомов. Препарат назначают в суточной дозе 75 мг/кг массы тела после еды в 3 приема с интервалом 4-6 ч. Максимальная разовая доза - 2 г, суточная - 6 г. Препарат не рекомендуют детям до 2 лет и беременным в I триместре. Кормящие женщины в день приема и на следующий день не должны кормить ребенка грудным молоком. Противопоказано употребление алкоголя. Возможны кратковременные побочные эффекты: головная боль, головокружение, чувство опьянения, диспепсические расстройства. Эффективность одного курса лечения составляет 90-94%.
В острой фазе проводят дезинтоксикационную и десенсибилизирующую терапию с использованием антигистаминных препаратов. В тяжелых случаях назначают преднизолон по 40-60 мг в сутки в течение 5-7 дней, в хронической стадии - желчегонные препараты, спазмолитики, ферментные препараты, тюбаж с сернокислой магнезией, боржоми. При присоединении бактериальных осложнений применяют противомикробные препараты.
Прогноз
При отсутствии бактериальных осложнений прогноз обычно благоприятный; серьезный - при развитии гнойных процессов в желчевыводящих путях, при желчном перитоните и остром панкреатите; неблагоприятный при развитии холангиокарциномы или рака печени.
Диспансеризация
Врачебную экспертизу осуществляют при тяжелом и осложненном течении инвазии.
Диспансеризацию проводят в течение 1-2 лет. Кратность осмотров гастроэнтеролога и объем реабилитационных мероприятий определяют индивидуально.
При аллергических проявлениях контрольное обследование на яйцевыделение осуществляют через 3, 6, 12 мес после окончания антигельминтной химиотерапии. Проводят троекратное исследование фекалий и дуоденальное зондирование.
СПИСОК ЛИТЕРАТУРЫ
1. Бронштейн А.М., Токмалаев А.К. Паразитарные болезни человека: протозоонозы и гельминтозы. - М.: РУДН, 2002. - 207 с.
2. Лекции по инфекционным болезням / Под ред. Н.Д. Ющука, Ю.Я. Венгерова. - М.: ГЭОТАР-Медиа, 2016.
3. Паразитарные болезни человека (протозоонозы и гельминтозы): Руководство для врачей / Под общ. ред. В.П. Сергиева. - СПб.: Фолиант, 2006. - 592 с.
4. Поляков В.Е., Лысенко А.Я. Гельминтозы у детей и подростков. - М.: Медицина, 2003. - 256 с.
Фасциолез (лат. fasciolosis, англ. fascioliasis) - хронический зоонозный биогельминтоз, вызываемый паразитированием трематод семейства Fasciolidae; характеризуется преимущественным поражением желчевыделительной системы.
КОД ПО МКБ-10
B66.3 Фасциолез.
ЭТИОЛОГИЯ
Возбудители фасциолеза - два вида трематод. Fasciola hepatica (двуустка печеночная) имеет плоское листовидное тело длиной 20-30 мм, диаметром 8-12 мм от коричневого до серого цвета с зеленоватым оттенком, на кутикуле имеются мелкие шипики. Ротовая и брюшная присоски развиты слабо, они сближены между собой и расположены в передней части тела. Fasciola gigantica (двуустка гигантская), длиной 33-76 мм, диаметром 5-12 мм. Fasciola hepatica и Fasciola gigantica относятся к типу Plathelminthes классу Trematoda семейству Fasciolidae.
Они имеют крупные овальные яйца размером 0,125-0,150x0,062-0,081 мм, хорошо выраженную оболочку и крышечку. Цвет яиц желтовато-бурый, во внешнюю среду они выделяются незрелыми. Окончательные хозяева - жвачные животные (мелкий и крупный рогатый скот, свиньи, лошади и др.), иногда крысы, а также человек. Гельминты паразитируют в желчевыводящей системе в течение 3-5 лет и более. В окружающую среду яйца выделяются с фекалиями, дальнейшее их развитие возможно только в пресной воде. Выделившиеся из яиц личинки (мирацидии) проникают в тело промежуточного хозяина - брюхоногих моллюсков Lymnaea truncatula и других видов Lymnaea, из которых спустя 30-70 дней после длительных и сложных преобразований выходят хвостатые церкарии. Они сбрасывают хвост, инцистируются и превращаются в шаровидной формы адолескарии, которые прикрепляются к стеблям подводных растений или к поверхностной пленке воды. В организм окончательного хозяина личинки попадают с водой или растениями.
ЭПИДЕМИОЛОГИЯ
Основной источник заражения окружающей среды - овцы и крупный рогатый скот. Человек заражается при употреблении в пищу зараженных адолескариями дикорастущих растений (щавель, дикий лук, кресс-салат, огородная зелень), а также сырой воды из непроточных водоемов. Заражение возможно также при мытье салатных трав прудовыми водами. При употреблении фасциолезной печени животных в кишечник попадают яйца, которые не могут вызвать заболевание, однако могут обнаружиться при исследовании кала. Фасциолез, вызванный Fasciola hepatica, распространен практически во всех регионах мира, но более широко в странах Азии, Африки и Южной Америки. В Европе наибольшее число случаев фасциолеза зарегистрировано в Португалии и Франции. В некоторых регионах России и в странах СНГ регистрируют спорадические случаи, отдельные вспышки иногда возникают в Центральной Азии, Закавказье. Очаги фасциолеза, вызванного Fasciola gigantica, встречаются во Вьетнаме, на Гавайских островах и в некоторых странах Африки.
Яйца фасциол в водоемах и на пастбищах сохраняются жизнеспособными до 2 лет. Личинки в теле моллюска могут перезимовывать и весной завершать свое развитие.
ПРОФИЛАКТИКА
Профилактика фасциолеза предусматривает проведение мероприятий, снижающих пораженность гельминтозом сельскохозяйственных животных: профилактическая дегельминтизация скота, смена пастбищ и др. Борьбу с моллюсками - промежуточными хозяевами фасциол проводят путем мелиорации заболоченных пастбищ. Вода из стоячих и медленно текущих водных источников при использовании для питья и хозяйственных нужд подлежит кипячению. Особое значение придается санитарно-просветительной работе среди населения, проживающего в эндемичной по фасциолезу местности.
ПАТОГЕНЕЗ
Миграция личинок фасциол из кишечника в печень происходит двумя путями - гематогенным и посредством их активного внедрения через перитонеальную полость, фиброзную оболочку (глиссонову капсулу) печени. Основные патологические изменения возникают во время миграции личинок через паренхиму печени, длящейся 4-6 нед и более. От момента попадания адолескариев в организм дефинитивного хозяина до развития половозрелых особей паразита проходит 3-4 мес. Обычно взрослые фасциолы локализуются в желчных протоках. Иногда личинки могут мигрировать и созревать в местах, для них не свойственных: в поджелудочной железе, подкожной ткани, головном мозге. В миграционной фазе выражены токсико- аллергические реакции вследствие сенсибилизации организма антигенами личинок, а также повреждения тканей по ходу их продвижения. Гельминты вызывают деструктивные изменения в печени, микроабсцессы, в последующем - фиброзные изменения. Взрослые особи, обитающие в желчевыводящих протоках и желчном пузыре, вызывают пролиферативный холангит с аденоматозными изменениями эпителия, перидуктальным фиброзом и фиброзом стенки желчного пузыря. Возможна обструкция желчных протоков, что создает условия для присоединения вторичной инфекции.
КЛИНИЧЕСКАЯ КАРТИНА
Инкубационный период длится 1-8 нед. Выделяют острую и хроническую стадии фасциолеза. У многих лиц, подвергшихся заражению Fasciola hepatica, клинические проявления острой стадии отсутствуют, у некоторых больных в течение многих месяцев инвазия протекает бессимптомно. При клинически манифестных формах начало болезни острое: с повышением температуры тела до 38-39 °С, недомоганием, общей слабостью, потливостью, головной болью, потерей аппетита. Лихорадка может быть ремиттирующей, гектической, волнообразной. Наблюдают кашель, приступы бронхоспазма, боли в эпигастральной области, правом подреберье, тошноту, рвоту. Печень увеличена (часто более выражено увеличение левой доли), плотновата, болезненна. В некоторых случаях наблюдают желтуху, сплено-мегалию, асцит. На коже возможны высыпания уртикарного или полиморфного характера. В периферической крови лейкоцитоз, гиперэозинофилия (до 80%), иногда признаки анемии. С переходом болезни в хроническую стадию аллергический симптомокомплекс стихает, но субфебрилитет продолжается иногда до нескольких месяцев.
Хронический неосложненный фасциолез протекает с болями в правом подреберье, подложечной области, диспепсическими явлениями. Для фасциолеза, осложненного бактериальной инфекцией желчевыводящих путей, характерны приступообразные боли, сопровождающиеся лихорадкой, лейкоцитозом. При длительном течении гельминтоза развиваются нарушения функции печени, анемия.
Осложнения - гнойный и склерозирующий холангит, гепатит, абсцесс и цирроз печени.
В результате локализации гельминта в головном мозге возникают сильная головная боль, эпилептиформные приступы, при попадании в легкие - кашель, кровохаркание.
ДИАГНОСТИКА
В острой стадии болезни диагноз основан на анамнестических, эпидемиологических данных, клинических проявлениях, а также на результатах серологических исследований (РНГА, РИФ, ИФА). Через 3-4 мес после заражения с началом откладывания яиц взрослыми гельминтами диагноз можно подтвердить овоскопическими исследованиями фекалий и дуоденального содержимого. Следует учитывать, что при инвазии Fasciola hepatica выделяется сравнительно мало яиц гельминта, поэтому следует использовать методы обогащения (эфир-формалиновый или эфир-уксусный методы). Яйца фасциол могут быть обнаружены после употребления печени крупного скота, пораженной гельминтами (транзитные яйца). В таких случаях рекомендуется провести повторное исследование через 3-5 дней после исключения из питания продуктов из печени.
Для суждения о характере и степени изменений в печени и желчевыводящих путях проводят инструментальные исследования - УЗИ, КТ, МРТ печени, холе- цистохолангиографию.
Дифференциальная диагностика
Дифференциальную диагностику в острой стадии проводят с трихинеллезом, описторхозом, клонорхозом, ВГ, эозинофильным лейкозом; в хронической - с холециститом, холангитом, панкреатитом.
Показания к консультации хирурга - подозрение на развитие бактериальных осложнений со стороны гепатобилиарной системы.
Пример формулировки диагноза
B66.3 Фасциолез, хроническая стадия. Осложнение: хронический некалькулез-ный холецистит.
ЛЕЧЕНИЕ
В острой стадии назначают диету (стол № 5), антигистаминные средства. После стихания симптомов - антигельминтную терапию. Средство выбора - триклабен- дазол*8 (в РФ не зарегистрирован), который применяют в суточной дозе 10 мг/кг в 1 прием, в тяжелых случаях препарат применяют в дозе 20 мг/кг в сутки, в 2 приема с интервалом в 12 ч [5]. Можно использовать празиквантел в дозах, применяемых при описторхозе, однако при инвазии Fasciola hepatica его эффективность не превышает 40%, но значительно выше в отношении Fasciola gigantica. Для освобождения желчных протоков от погибших паразитов используют ЛС, обеспечивающие полноценный отток из желчевыводящих путей и протоков поджелудочной железы, восстановление их моторнокинетической функции с учетом типа имеющейся дискинезии.
Эффективность противогельминтного лечения оценивают по исчезновению яиц фасциол в кале и/или дуоденальном содержимом в исследованиях через 3 и 6 мес.
Прогноз
Прогноз для жизни благоприятный. При длительном течении фасциолеза возможно развитие цирроза печени. Редкие летальные исходы обусловлены осложнениями.
Сроки нетрудоспособности
Определяют индивидуально.
Диспансеризация
Не регламентирована.
СПИСОК ЛИТЕРАТУРЫ
1. Методические указания МУК 4.2.3145-13 «Лабораторная диагностика гельминтозов и протозоозов». Федеральный центр гигиены и эпидемиологии Роспотребнадзора, 2014.
2. Паразитарные болезни человека (протозоозы и гельминтозы): Руководство для врачей / Под ред. В.П. Сергиева, Ю.В. Лобзина, С.С. Козлова. - СПб.: ООО «Издательство Фолиант», 2011. - 608 с.
3. Санитарно-эпидемиологические правила и нормативы СанПиН 3.2.3215-14 «Профилактика паразитарных болезней на территории Российской Федерации». Федеральный центр гигиены и эпидемиологии Роспотребнадзора, 2014. - 38 с.
4. Сергиев В.П., Ющук Н.Д., Венгеров Ю.Я., Завойкин В.Д. Тропические болезни: Руководство для врачей. - М.: БИНОМ, 2015. - 640 с.
5. Токмалаев А.К., Кожевникова Г.М. Клиническая паразитология: протозоозы и гельминтозы. - М.: ООО «Медицинское информационное агентство», 2010. - 432 с.
6. Garcia, Lynne Shore. Diagnostic Medical Parasitology. 5th ed. ASM Press. - Washington: D.C., 2007. - 1202 p.
7. Manson s Tropical Diseases / Edited by G.C. Cook, A.J. Zumba. - 22nd Edition, 2009 - 1830 p.
8. Markell & Voge's Medical Parasitology/Ninth Edition. - Saunders Elsevier. Printed in the US, 2006. - 463 p.
9. Preventive Chemotherapy in Human Helminthiasis. - WHO, 2006. - 71 p.
10. WHO Model List of Essential Medicines. 18th list. April 2013. - 45 р.
Шистосомозы, или бильгарциозы (лат. schistosomosis; англ. schistosomiasis, bilharziasi) - тропические гельминтозы, характеризующиеся в острой стадии токсико- аллергическими реакциями, в хронической - преимущественным поражением кишечника или мочеполовой системы, в зависимости от вида возбудителя.
Различают следующие нозологические формы шистосомозов: мочеполовой, кишечный, японский и протекающие с преимущественным поражением кишечника шистосомозы, вызываемые Schistosoma intercalatum и Schistosoma mekongi.
КОДЫ ПО МКБ-10
B65 Шистосомоз (бильгарциоз). B65.0 Шистосомоз, вызванный Schistosoma haematobium (мочеполовой шисто-сомоз).
B65.1 Шистосомоз, вызванный Schistosoma mansoni (кишечный шистосомоз). B65.2 Шистосомоз, вызванный Schistosoma japonicum. B65.3 Церкариальный дерматит. B65.8 Другие шистосомозы. B65.9 Шистосомоз неуточненный.
ЭТИОЛОГИЯ
Шистосомы относятся к типу Plathelminthes, классу Trematoda, семейству Schistosomatidae. Пять видов шистосом: Schistosoma mansoni, S. haematobium, S. japonicum, S. intercalatum и S. mekongi - возбудители гельминтоза у человека. Шистосомы отличаются от всех остальных представителей класса Trematoda тем, что они раздельнополые и отличаются половым диморфизмом. Тело половозрелых шистосом удлиненное, цилиндрическое, покрыто кутикулой. Имеются расположенные близко друг к другу присоски - ротовая и брюшная. Тело у самки длиннее и тоньше, чем у самца. Вдоль тела самца проходит особый копулятивный желобок (гинекоформный канал), в котором самец удерживает самку. Самец и самка почти постоянно находятся вместе. Наружная поверхность самца покрыта шипиками или бугорками, у самки шипы имеются только на переднем конце тела, остальная поверхность гладкая. Половозрелые самки и самцы спариваются и мигрируют в сосуды постоянной локализации - в систему мезентериальных вен (кишечные разновидности шистосом) или мочевого пузыря и малого таза - S. haematobium, где обитают в мельчайших венозных сосудах окончательного хозяина. Взрослые гельминты питаются компонентами крови через пищеварительную трубку и частично адсорбируют жидкую часть через кутикулу. В матке S. haematobium находится одновременно не более 2030 яиц. Наибольшей репродуктивной способностью обладает самка S. japonicum, за сутки откладывающая от 500 до 3500 яиц. Личинка в яйце шистосомы, отложенном в мелких венах хозяина, созревает в тканях в течение 5-12 дней. Миграция яиц из кровеносных сосудов происходит благодаря наличию шипа, протеолитической активности секрета личинок, а также под влиянием сократительных движений мышечного слоя стенок сосудов, кишечника и мочевого пузыря. В окружающую среду яйца попадают с мочой (S. haematobium) или калом (S. mansoni и др.). Дальнейшее развитие происходит в воде, где оболочка яиц разрушается; из них выходят мирацидии. Цикл развития шистосом связан со сменой хозяина. Их промежуточный хозяин - пресноводные моллюски, в теле которых мирацидии в течение 4-6 нед проходят сложный процесс формирования церкари-ев (поколения инвазионных личинок, способных активно внедряться в организм окончательного хозяина). После проникновения в тело человека личинки теряют хвостовой придаток.
Продолжительность жизни мирацидия - до 24 ч, церкариев - до 2-3 сут, половозрелых особей шистосом - 5-8 лет [1,2, 3, 6, 9].
ЭПИДЕМИОЛОГИЯ
Основной источник заражения окружающей среды при всех шистосомозах - больной человек. Некоторые животные (обезьяны, грызуны) также могут заражаться S. mansoni, но в распространении шистосомоза значимой роли не играют. S. japonicum имеет значительно более широкий круг хозяев и, по-видимому, может поражать всех млекопитающих и достигать в них половой зрелости, поэтому животные, особенно домашние (крупный рогатый скот, свиньи, лошади, собаки, кошки и др.), могут быть резервуаром инфекции.
Промежуточные хозяева шистосом - пресноводные моллюски: для S. haematobium - родов Bulinus, Physopsis, Planorbis; для S. mansoni - рода Biomphalaria; для S. japonicum - рода Oncomelania. Ежедневно тело инфицированного моллюска покидают до 1500-4000 и более церкариев, а в итоге за период жизни моллюска - до нескольких сот тысяч инвазионных личинок шистосом.
Естественная восприимчивость людей к заражению всеми 5 видами шистосом всеобщая. В высокоэндемичных очагах пораженность людей шистосомозом достигает максимума во втором десятилетии жизни, затем снижается вследствие формирующегося иммунитета. Отмечают определенный уровень невосприимчивости к суперинвазии и низкую интенсивность инвазии после реинфекции. Шистосомы наиболее чувствительны к воздействию иммунных механизмов организма хозяина в течение первых дней после заражения, т.е. в стадии мигрирующих личинок.
Человек заражается шистосомозом при купании, стирке белья, при работе в водоемах, сельскохозяйственных работах на поливных землях, во время религиозных обрядов и других контактов с зараженной водой. Местом заражения служат как естественные, так и искусственные водоемы. Появлению новых очагов способствует строительство новых ирригационных сооружений, усиление миграции населения, связанное с хозяйственным освоением новых территорий, туризмом, паломничеством. Из различных групп населения по роду деятельности чаще заражаются сельские жители, рыбаки, садоводы, сельскохозяйственные рабочие, но особенно велик риск заражения детей (обычно заражаются дети и подростки в возрасте 7-14 лет), так как их игры часто связаны с водой.
Ареал различных форм шистосомоза охватывает 74 страны и территории тропического и субтропического пояса, в которых, по данным ВОЗ, число инфицированных превышает 237 млн человек, из них более 120 млн страдают клинически манифестными формами болезни, а 20 млн имеют серьезные осложнения. В странах Африки отмечают как изолированные очаги мочеполового, кишечного шистосомоза, так и сочетанное их распространение. В ряде стран центра Западной Африки (Габон, Заир, Камерун, Чад) выявлены очаги, где регистрируют одновременно мочеполовой, кишечный и интеркалатный шистосомоз.
Изолированные очаги мочеполового шистосомоза отмечают в странах Ближнего и Среднего Востока, а сочетание мочеполового и кишечного шистосомоза - в Йемене, Саудовской Аравии. Ареал японского шистосомоза охватывает Китай, Малайзию, Филиппины, Индонезию, Японию; ареал меконгового шистосомо-за - Кампучию, Лаос, Таиланд. В странах Центральной и Южной Америки и на островах Карибского бассейна (за исключением Кубы) распространен кишечный шистосомоз (S. mansoni) [1,2, 3, 6, 9]. В РФ регистрируются только завозные случаи шистосомозов.
МЕРЫ ПРОФИЛАКТИКИ
Борьба с шистосомозами включает комплекс мероприятий, направленных на прекращение передачи инвазии, предупреждение заражения людей. Уничтожение шистосом или прекращение выделения ими яиц достигается своевременным выявлением и специфическим лечением больных. В комплекс мер профилактики входят предупреждение фекального загрязнения водоемов, уничтожение в них моллюсков и церкариев с помощью химических и биологических средств. Заражение людей в инфицированных водах можно предупредить ношением защитной одежды (перчатки, резиновые сапоги и т.п.) или применением репеллентов. В настоящее время в программах борьбы с шистосомозами наибольшее значение имеют массовая химиотерапия и применение моллюскоцидов. На всех этапах программы борьбы с шистосомозом большое значение придается активной санитарно-просветительной работе среди населения эндемичных очагов, особенно среди школьников. Лица, выезжающие в эндемичные по шистосомозам регионы и страны, должны получать полноценную и адекватную информацию о личной профилактике гельминтоза.
ПАТОГЕНЕЗ
Шистосомы не размножаются в организме окончательного хозяина, поэтому их число может увеличиться только вследствие реинвазии. Патогенное влияние паразитов начинается с момента проникновения церкариев через кожу. Секреты желез мигрирующих личинок, продукты распада части из них - сильные антигены, вызывающие реакции ГЗТ. Клинически это проявляется преходящей папулезной зудящей сыпью (церкариальный дерматит) и известно под названием «чесотка пловцов». Личинки, утратившие хвостовой придаток (шистосомулы), внедряясь в периферические лимфатические и венозные сосуды, мигрируют в правые отделы сердца, в легкие, затем достигают сосудов печени, где и происходят их развитие и дозревание до взрослых особей. Через 4-6 нед после заражения, в период завершения миграции шистосомул и начала откладывания яиц созревшими самками, резко усиливаются аллергические реакции, которые лежат в основе острой («токсемиче-ской») фазы болезни, именуемой также болезнью Катаямы. По характеру клинических проявлений эта фаза напоминает сывороточную болезнь. Чаще ее наблюдают при инвазии S. japonicum, значительно реже - после заражения S. mansoni и другими видами возбудителя.
Из общего числа яиц шистосом, отложенных самками в мелких венозных сосудах, питающих стенки кишечника или мочевого пузыря, в окружающую среду попадает не более 50%; остальные задерживаются в тканях пораженных органов или током крови заносятся в другие органы. Основа патологических изменений в хроническом периоде болезни - совокупность воспалительных изменений вокруг яиц шистосом (формирование специфического клеточного инфильтрата - гранулемы, с последующим фиброзом и кальцификацией). В формировании гранулемы вокруг яиц участвуют Т-лимфоциты, макрофаги, эозинофилы. Вначале процесс имеет обратимый характер, но с отложением коллагена и развитием фиброза морфологические изменения в тканях становятся необратимыми. Гранулематозная реакция и фиброз вызывают нарушения кровоснабжения в стенке органа, что становится причиной вторичных дистрофических изменений слизистой оболочки, образования язв. Следствием постоянного и длительного раздражения тканей яйцами паразитов, продуктами жизнедеятельности находящихся в них личинок и их распада могут быть также гиперплазия и метаплазия эпителия слизистой. В мочевом пузыре в 85% случаев основным местом поражений, связанных с отложением яиц S. haematobium, является подслизистый слой; мышечный слой поражается реже. В мочеточниках, наоборот, глубоко расположенные слои поражаются чаще. Поскольку возбудитель кишечного шистосомоза S. mansoni локализуется в венах геморроидального сплетения и в нижней брыжеечной вене, и там же скапливаются откладываемые яйца. Основные патологические изменения развиваются преимущественно в дистальных отделах толстой кишки. S. japonicum, в отличие от других видов, откладывает не одиночные яйца, а группы, и они быстрее подвергаются кальцификации. При всех формах шистосомозов яйца заносятся и в другие органы, прежде всего в печень и легкие. Наиболее тяжелые поражения печени, приводящие к циррозу, развиваются при японском и кишечном шистосомозе (при инвазии S. mansoni - трубчато-индуративный фиброз Симмерса). Попадание яиц в легкие ведет к развитию обструктивно-деструктивного артериита, артериовенозных анастомозов - в результате развивается гипертензия малого круга кровообращения, которая становится причиной формирования «легочного сердца». Возможен занос яиц шистосом (чаще при инвазии S. japonicum) в спинной и головной мозг.
Тяжесть клинических проявлений болезни во многом зависит от интенсивности инвазии, т.е. в конечном счете от количества откладываемых самками паразитов яиц и их скопления в пораженных тканях. В то же время размеры гранулем вокруг яиц, выраженность фиброза в тканях органов зависят от особенностей иммунного ответа хозяина, в частности от уровня продукции антител, образования иммунных комплексов, активности Т-лимфоцитов-супрессоров, макрофагов. Определенное значение имеют генетические факторы, которые, например, оказывают влияние на развитие трубчато-индуративного фиброза в печени. Зрелые шистосомы устойчивы к воздействию факторов иммунитета. Немаловажную роль в этом играет феномен «антигенной мимикрии», который характерен для этих паразитов. Шистосомозы могут быть факторами канцерогенеза, о чем свидетельствует то, что в очагах этого гельминтоза относительно часто встречаются опухоли мочеполовой системы и толстой кишки. Опухолевый рост при шистосомозах объясняют развитием фиброза в органах, метаплазией эпителия, иммуносупрессией, а также синергизмом действия шистосом, экзо- и эндогенных канцерогенов.
КЛИНИЧЕСКАЯ КАРТИНА
Мочеполовой шистосомоз
Возбудитель - Schistosoma haematobium. Самец имеет размеры 12-14x1 мм, самка - 18-20х0,25 мм. Яйца удлиненные, овальные, с шипом на одном полюсе. Размер яиц - 120-160x40-60 мкм. Самка откладывает яйца в мелких сосудах мочевого пузыря и половых органов.
В клиническом течении выделяют три стадии: острую, хроническую и стадию исхода. Проявления, связанные с внедрением церкариев, в виде аллергического дерматита у неиммунных лиц регистрируют редко. Через 3-12 нед скрытого периода может развиться острый шистосомоз. Появляются головные боли, слабость, распространенная болезненность в спине и конечностях, отсутствие аппетита, повышается температура тела, особенно вечером, нередко с ознобом и сильным потом, наблюдают уртикарную сыпь (непостоянно); характерна гиперэозинофилия (до 50% и выше). Печень и селезенка часто увеличены. Выявляют нарушения со стороны сердечно-сосудистой системы и органов дыхания.
Наиболее ранний симптом хронического мочеполового шистосомоза - гематурия, которая чаще бывает терминальной (в конце мочеиспускания в моче появляются капли крови). Отмечают боли в надлобковой области и промежности. Эти симптомы обусловлены реакцией тканей мочевого пузыря и половых органов на внедрение яиц шистосом. В более поздних стадиях может присоединиться цистит, вызванный вторичной инфекцией. При цистоскопии на слизистой оболочке мочевого пузыря обнаруживают бугорки (гистологически - конгломерат специфических гранулем) - беловато-желтые образования размером с булавочную головку, а также инфильтраты, папилломатозные разрастания, эрозии, язвы, «песчаные пятна» - просвечивающие через истонченную слизистую оболочку скопления обызвествленных яиц шистосом. Стеноз мочеточников и фиброз шейки мочевого пузыря создает условия для застоя мочи, образования конкрементов, впоследствии - гидронефроза и пиелонефрита. Отмечают также поражения половых органов: у мужчин - фиброз семенных канатиков, орхит, простатит, у женщин - папилломы и изъязвления слизистых оболочек влагалища и шейки матки. В позднем периоде возможно образование свищей мочевого пузыря, новообразований мочеполовой системы. Поражение легких и их сосудов ведет к гипертензии в малом круге кровообращения: у больных возникают одышка, ощущение сердцебиения, признаки гипертрофии правого желудочка сердца.
Кишечный шистосомоз
Возбудитель - S. mansoni. Самец имеет размеры 10-12x1,2 мм, самка - 12-16x0,17 мм. Яйца (130-180x60-80 мкм) несколько удлиненные, на боковой поверхности оболочки, ближе к одному полюсу, расположен крупный, загнутый к полюсу шип.
Вскоре после заражения возможно развитие дерматита, вслед за которым могут появиться лихорадка, слабость, головная боль. Продолжительность этих проявлений от 1 до 7-10 дней.
Острый кишечный шистосомоз характеризуется лихорадкой (ремиттирующей, интермиттирующей, неправильной), ухудшением аппетита, тошнотой, рвотой, частым жидким стулом, иногда с обезвоживанием организма; возможны примесь крови в испражнениях, боли в животе, в отдельных случаях напоминающие картину «острого живота», кашель с мокротой, часто тахикардия, артериальная гипотензия. Отмечают слабость, адинамию, реже - возбуждение. В крови - гипе-рэозинофилия, лейкоцитоз. Иногда развивается гепатит. Клинические проявления острого кишечного шистосомоза наблюдают в течение первых 3 мес после заражения.
В хроническом периоде болезни основные симптомы связаны с поражением толстой кишки, особенно ее дистального отдела. Возникает дисфункция кишечника в виде жидкого стула, чередования диареи и запора или хронического запора. Отмечают боли ноющего характера по ходу толстой кишки. При обострениях развивается дизентериеподобный синдром: стул учащен, слизисто-кровянистый, схваткообразные боли в животе, тенезмы. Лихорадка, как правило, отсутствует. Стихающее обострение сменяется запором, часто образуются трещины заднего прохода, геморрой. При колоноскопии преимущественно в дистальном отделе толстой кишки обнаруживают гиперемию, отечность слизистой оболочки, множественные точечные геморрагии; иногда - полипоз кишечника, инфильтраты в стенке кишки, напоминающие опухоль.
При шистосомозном поражении печени (гепатоспленомегалическая форма) исходом процесса становятся перипортальный фиброз и цирроз печени. Независимо от кишечных симптомов больные отмечают появление «опухоли» в верхней половине живота. Боли незначительные, беспокоит чувство тяжести, дискомфорта.
Печень увеличенная, плотная, поверхность ее бугристая. Биохимические показатели не претерпевают существенных изменений, пока не появятся признаки декомпенсации функции печени. С развитием портальной гипертензии расширяются вены пищевода и желудка, вследствие их разрыва могут возникать кровотечения. Декомпенсация портального кровообращения проявляется асцитом, увеличением селезенки.
При инвазии S. mansoni наблюдают гломерулонефрит, который обусловлен образованием и отложением иммунных комплексов.
Поражение легких, если в них не нарушено кровообращение, не дает заметных клинических проявлений. Если давление в легочной артерии превышает 60 мм рт.ст., то возникают типичные признаки хронического «легочного сердца»: одышка, чувство сердцебиения, повышенная утомляемость, кашель, цианоз губ, надчревная пульсация, акцент и раздвоение II тона над легочной артерией.
Шистосомоз кишечный интеркалатный вызывается паразитированием S. intercalatum в венах кишечника, брыжейки, системы воротной вены. Болезнь встречается в ограниченных очагах Африки, патогенетически и клинически аналогична кишечному шистосомозу, вызванному S. mansoni. Течение болезни доброкачественное, случаи портального фиброза не зарегистрированы.
Японский шистосомоз
Возбудитель - S. japonicum. Самец имеет размеры 9,5-17,8х0,55-0,97 мм, самка - 15- 20х0,31-0,36 мм. Яйца (70-100х50-65 мкм) округлой формы, на боковой стороне ближе к одному полюсу расположен небольшой шип.
Острый период болезни, известный как болезнь Катаямы, при японском шисто-сомозе отмечают значительно чаще, чем при инвазии S. mansoni и S. haematobium. Он может протекать в разных формах - от легких, бессимптомных до молниеносных, с внезапным началом, тяжелым течением и летальным исходом.
При хроническом японском шистосомозе преимущественно поражаются кишечник, печень и брыжейка. Работы последних лет показывают, что даже среди наиболее поражаемого возраста (дети 10-14 лет) желудочно-кишечные расстройства наблюдают только у 44% больных. Беспокоят диарея, запор или их чередование; в стуле возможны слизь, кровь. Беспокоят боли в животе, метеоризм. Иногда развивается аппендицит. Занос яиц в портальную систему приводит к тому, что через 1-2 года после инвазии формируется перипортальный фиброз, в последующем - цирроз печени, все проявления портальной гипертензии и спленомегалия, причем селезенка может увеличиваться до больших размеров и становиться очень плотной.
Тяжелое и частое осложнение японского шистосомоза - кровотечение из расширенных вен пищевода. Поражения легких имеют такую же природу, как и при других формах шистосомозов, но при инвазии S. japonicum развиваются реже, чем при кишечном и мочеполовом шистосомозе.
Поражение ЦНС может развиться у 2-4% инвазированных. Неврологические симптомы появляются уже через 6 нед после заражения, т.е. почти сразу после начала откладывания яиц паразитами; в большинстве случаев эти симптомы становятся заметными в течение первого года болезни. Наиболее частый симптом - джексоновская эпилепсия. Развиваются также признаки энцефалита, менингоэнцефалита, гемиплегии, параличи. В запущенных случаях кровотечения из расширенных вен пищевода, нарастающая кахексия и вторичная инфекция приводят к смерти больного.
Шистосомоз, вызываемый S. mekongi, регистрируют в бассейне реки Меконга в Лаосе, Кампучии, Таиланде. Яйца его возбудителя сходны с яйцами S. japonicum, но мельче. Патогенез и клиническая характеристика идентичны таковым японского шистосомоза.
ДИАГНОСТИКА
В остром периоде шистосомозов при проведении диагностики необходимо учитывать эпидемиологический анамнез, наличие признаков острого дерматита после купания в зараженных водоемах. Паразитологические методы исследования мочи фекалий зачастую в начале острого периода неэффективны, яйца шистосом появляются несколько позднее клинических проявлений.
Исследование мочи производят после центрифугирования, при этом следует иметь в виду, что максимальное количество яиц гельминтов выделяется с мочой в период с 10 до 14 ч дня после заражения. Инвазию оценивают как интенсивную при количестве яиц S. haematobium более 50 в 10 мл мочи и более 100 яиц S. mansoni, S. japonicum, S. intercalatum и S. mekongi в 1 г фекалий. Яйца шистосом в фекалиях обнаруживают с помощью различных методов копроовоскопии: исследования нативного, осаждения после разведения фекалий, приготовление мазков по Като-Кац и др. Анализы необходимо повторять многократно, особенно в случаях хронического течения и развития фиброзных изменений в кишечнике.
В последние годы в эндемичных очагах для диагностики используют ИФА, чувствительность которого при инвазии S. mansoni - до 96%, S. haemotobium - до 92%. Положительный ответ - не ранее чем через 6 нед от заражения. В случаях поражения ЦНС рекомендуют использовать ПЦР-диагностику.
Инструментальные методы
Цистоскопия дает возможность выявить специфичные для мочеполового шистосомоза изменения на слизистой оболочке мочевого пузыря: гранулемы, «песчаные пятна», черные микрогрануляции, инфильтраты. Ценное дополнение цистоскопии - эндобиопсия.
При контрастной урографии наблюдают изменения структуры мочеточников. Обзорная рентгенография позволяет обнаружить изменения в легких, обызвествление стенок мочевого пузыря. Для выявления органных и функциональных нарушений используют также фиброколоноскопию (с эндобиопсией), УЗИ, МРТ, КТ органов брюшной полости и малого таза и др.
Дифференциальная диагностика
Дифференциальную диагностику в раннем периоде проводят с ОКИ, тифопаратифозными болезнями, висцеральным лейшманиозом, с сывороточной болезнью, а при выраженной эозинофилии - с миграционной фазой других гельминтозов (стронгилоидоз, филяриозы и др.). Кишечные формы шистосомоза необходимо дифференцировать с амебиазом, шигеллезом, хроническими колитами, циррозом печени вирусной и другой природы; мочеполовой шистосомоз - с различными заболеваниями мочеполовой системы, включая воспалительные заболевания, туберкулез и рак МВП. Однако диагностика становится нетрудной после появления яиц в моче fS. haematobium) и фекалиях fS. mansoni, S. japonicum, S. mekongi, S. intercalatum).
Показания к консультации других специалистов
Необходимы консультации проктолога при осложненном течении кишечного шистосомоза, уролога - при осложненном течении мочеполового шистосомо-за, гепатолога - при поражении печени, кардиолога - при наличии признаков «легочного сердца».
Пример формулировки диагноза
В65.1 Кишечный шистосомоз, хроническая стадия (яйца S. mansoni).
ЛЕЧЕНИЕ
Противопаразитарное лечение проводят в условиях стационара. Режим полупостельный, специальной диеты не требуется. Основное средство лечения больных шистосомозом - празиквантел, высокоэффективный при всех формах гельминтоза. Препарат назначают в дозе от 40 до 75 мг/кг (более высокие дозы применяют при инвазии S. japonicum, S. mekongi) в 2-3 приема после еды с интервалом 4-6 ч в течение 1 сут. Побочные реакции регистрируются довольно часто, но они обычно кратковременные и выражены слабо: сонливость, головокружение, головная боль, слабость, боли в животе, иногда высыпания на коже.
После завершения специфического лечения через 3-4 нед проводят контрольные исследования мочи или кала на наличие яиц шистосом; исследования повторяют троекратно с интервалом 2 нед. При неэффективности проведенного специфического лечения назначают повторно празиквантел.
Диспансеризация
Наблюдение за переболевшими проводят в течение 6 мес, а при наличии осложнений болезни - до 2-3 лет.
Прогноз
Прогноз в остром периоде наиболее серьезный при японском шистосомозе, в хроническом периоде - в случаях тяжелых поражений печени при всех формах гельминтоза и мочевыделительной системы при мочеполовом шистосомозе.
ЦЕРКАРИАЛЬНЫЙ ДЕРМАТИТ
Церкариальный дерматит (шистосоматидный дерматид, церкариоз, зуд купальщиков)
- заболевание, вызываемое личинками трематод семейства Schistoso- matidae, облигатными хозяевами которых являются водоплавающие птицы. Клинические проявления характеризуются развитием локального дерматита в местах внедрения личинок.
КОД ПО МКБ-10
B65.3 Церкариальный дерматит.
Этиология
Известно около 20 видов гельминтов семейства Schistosomatidae, паразитирующих во взрослом состоянии в кровеносной системе водоплавающих птиц (уток, чаек и др.) и некоторых млекопитающих, личинки (церкарии) которых способны проникать в кожу человека. У человека чаще регистрируется инвазия личинками трихобильгарций - Trichobiharzia ocellata и T. stagnicolae. Промежуточными хозяевами этих гельминтов служат пресноводные моллюски родов Limnea и подобные, в организме которых происходит размножение и развитие личинок до инвазионной стадии - церкария, с последующим выходом их в воду. Человек является случайным неспецифическим хозяином этих видов гельминтов, и личинки, проникшие через кожные покровы человека, в дальнейшем не развиваются, а остаются в коже и погибают.
Эпидемиология
Заражение человека происходит при контакте с водой в пресных водоемах, однако и личинки шистосом морских водоплавающих птиц также могут вызывать заболевания людей после купания в море. Церкариозы широко распространены во всем мире, в том числе и в России. Загрязнение и зарастание внутренних городских водоемов создают благоприятные условия для развития моллюсков и увеличения численности городских водоплавающих птиц, в связи с чем случаи церкариозов стали отмечаться не только в сельской местности, но и в городах.
Меры профилактики
Предупреждение контакта с водой, где имеются водоплавающие птицы и биотопы моллюсков. При длительном пребывании в воде (рыбная ловля и т.п.) необходимо использовать защитную одежду (резиновые сапоги и др.) для предотвращения проникновения церкарий. Рекомендуется проводить регулярную очистку городских водоемов и мест для купания от водной растительности.
Патогенез и клиническая картина
Церкарии, активно внедряясь в кожные покровы, вызывают механическое повреждение тканей и токсико-аллергические реакции, которые проявляются в большей степени в случаях повторного заражения. После купания или контакта с водой, зараженной личинками шистосоматид, на коже (чаще на нижних конечностях) через 20-30 мин появляются зудящие эритематозно-папулезные и урти-карные высыпания. При повторном заражении и интенсивной инвазии возможно общее недомогание, повышение температуры тела, появление местных отеков и волдырей. Обычно указанные симптомы отмечаются в течение 1-2 дней, но могут держаться и 710 дней. Заболевание, как правило, заканчивается самопроизвольным выздоровлением.
Диагностика
Диагностика основана на характерной клинической картине и данных эпидемиологического анамнеза.
Лечение
Проводится симптоматическая терапия с включением десенсибилизирующих препаратов и средств местной терапии.
Прогноз
Прогноз благоприятный. Заболевание заканчивается спонтанным выздоровлением.
СПИСОК ЛИТЕРАТУРЫ
1. Методические указания МУК 4.2.3145-13 «Лабораторная диагностика гельминтозов и протозоозов». Федеральный центр гигиены и эпидемиологии Роспотребнадзора, 2014.
2. Паразитарные болезни человека (протозоозы и гельминтозы): Руководство для врачей / Под ред. В.П. Сергиева, Ю.В. Лобзина, С.С. Козлова. - СПб.: ООО «Издательство Фолиант», 2011. - 608 с.
3. Санитарно-эпидемиологические правила и нормативы СанПиН 3.2.3215-14 «Профилактика паразитарных болезней на территории Российской Федерации». Федеральный центр гигиены и эпидемиологии Роспотребнадзора, 2014. - 38 с.
4. Сергиев В.П., Ющук Н.Д., Венгеров Ю.Я., Завойкин В.Д. Тропические болезни: Руководство для врачей. - М.: БИНОМ, 2015. - 640 с.
5. Токмалаев А.К., Кожевникова Г.М. Клиническая паразитология: протозоозы и гельминтозы. - М.: ООО «Медицинское информационное агентство», 2010. - 432 с.
6. Garcia, Lynne Shore. Diagnostic Medical Parasitology/5th ed. ASM Press. - Washington, D.C., 2007. - 1202 p.
7. Manson's Tropical Diseases / Edited by G.C. Cook, A.J. Zumba. - 22nd Edition, 2009 - 1830 p.
8. Preventive Chemotherapy in Human Helminthiasis. - WHO, 2006. - 71 p.
9. Markell &Voge's Medical Parasitology/Ninth Edition. - Saunders Elsevier. Printed in the US, 2006. - 463 p.
10. WHO Model List of Essential Medicines. 18th list. April 2013. - 45 р.
11. Лекарственные препараты в России: Справочник. - М.: Видаль Рус, 2016. - 1240 с.