Младенческий рахит широко распространён у детей первых лет жизни. Первое упоминание о рахите встречается в трудах Сорана Эфесского (98-138 гг. н.э.), который выявил деформацию нижних конечностей и позвоночника у детей. Гален (131-201 гг. н.э.) дал описание рахитических изменений костной системы, включая деформацию грудной клетки. В Средние века рахит называли английской болезнью, так как именно в Англии отмечали распространённость его тяжёлых форм, что было связано с недостаточной инсоляцией в данной климатической зоне. Полное клиническое и патологоанатомическое описание рахита сделал английский ортопед Френсис Глиссон в 1650 г. По его мнению, основными факторами риска развития рахита у детей являются отягощённая наследственность и неправильное питание матери. В 1847 г. в книге «Педиятрика» С.Ф. Хотовицкий описал не только поражение костной системы при рахите, но и изменения ЖКТ, вегетативные нарушения, мышечную гипотонию. В 1891 г. Н.Ф. Филатов отметил, что рахит является общим заболеванием организма, хотя и манифестирует, главным образом, своеобразным изменением костей.
Согласно современным представлениям, рахит — заболевание, характеризующееся временным несоответствием между потребностями растущего организма в фосфоре и кальции и недостаточностью систем их транспортировки в организме. Это болезнь растущего организма, обусловленная нарушением обмена веществ (прежде всего, фосфорно-кальциевого обмена), основным клиническим синдромом которой является поражение костной системы (нарушение образования, правильного роста и минерализации костей), при котором патологический процесс локализуется, главным образом, в области метаэпифизов костей. Поскольку рост и скорость перестройки костей наиболее высоки в раннем детстве, поражения костной системы наиболее выражены у детей 2-3 лет. Рахит является полифакторным обменным заболеванием, в диагностике, профилактике и лечении которого следует учитывать все факторы патогенеза: недостаточность и дисбаланс поступления кальция и фосфора с пищей, незрелость эндокринной системы ребёнка, сопутствующие заболевания и др. Помимо патологии фосфорно-кальциевого обмена характерны нарушения обмена белков и микроэлементов (магния, меди, железа и др.), поливитаминная недостаточность, активизация перекисного окисления липидов.
КОД ПО МКБ-10
Е55.0. Рахит активный.
ЭПИДЕМИОЛОГИЯ
Рахит встречается во всех странах, но особенно часто у северных народов, которые живут в условиях недостатка солнечного света. Дети, родившиеся осенью и зимой, болеют рахитом чаще и тяжелее. В начале XX в. рахит отмечали у 50- 80% детей раннего возраста в странах Западной Европы. До 70% детей в России в эти годы также имели рахит. По данным А.И. Рывкина (1985), рахит у детей первого года жизни встречается до 56,5%, по мнению С.В. Мальцева (1987), его распространённость достигает 80%. Наиболее тяжело протекает заболевание у недоношенных детей.
До настоящего времени классический (витамин D-дефицитный) рахит занимает значительное место в структуре заболеваемости детей раннего возраста. В России его частота в последние годы колеблется от 54 до 66%. По данным педиатров г. Москьы, классический рахит в настоящее время встречается у 30% детей раннего возраста. Этот показатель можно считать заниженным, поскольку регистрируются только тяжёлые и среднетяжёлые формы болезни. В развитых странах, где введены специфическая профилактика рахита витамином D и витаминизация продуктов детского питания, тяжёлые формы рахита стали редкостью, но субклинические и рентгенологические его проявления остаются широко распространёнными. Так. во Франции скрытый дефицит витамина D выявлен у 39%, а явные клинические проявления — у 3% детей, поступавших в стационары по поводу различных заболеваний. В северных провинциях Канады гиповитаминоз D обнаружен у 43% обследованных детей. В южных странах, несмотря на достаточную интенсивность ультрафиолетового облучения, рахит остаётся весьма распространённым заболеванием. В Турции рахит выявлялся у 24% детей в возрасте 3-6 мес, хотя введение профилактики витамином D позволило снизить его распространённость до 4%.
Рахит, особенно средней и тяжёлой степени, перенесённый в раннем детстве, может оказать неблагоприятное влияние на последующее развитие детей. У таких детей развиваются нарушение осанки, плоскостопие, уплощение и деформация тазовых костей, кариес, близорукость. Доказана роль рахита в развитии остеопений и остеопороза, которые широко распространены у подростков. Последствия дефицита витамина D в детском возрасте приведены в табл. 11-1.
Таблица 11-1. Последствия дефицита витамина D (Fourmiez А., 1984)
|
Органы |
Последствия дефицита |
|
Кости и костный мозг |
Остеопороз, остеомаляция, миелофиброз, анемия, миелодная дисплазия |
|
ЖКТ |
Снижение всасывания кальция, фосфора, магния, гепзтолиенальный синдром, нарушение моторики ЖКТ |
|
Лимфоидная система |
Снижение иммунитета, синтеза интерлейкинов 1, 2, фагоцитоза, продукции интерферона. Недостаточная экспрессия la антигена, реализующая предрас- |
|
положенность к атопии |
|
|
Мышечная система |
Мышечная гипотония, судороги (спазмофилия) |
ЭТИОЛОГИЯ
Главный этиологический фактор рахита — дефицит витамина D и нарушение его преобразования в активные формы (этот процесс происходит в печени и почках). Предрасполагающие к рахиту факторы представлены в табл. 11-2.
Таблица 11-2. Факторы, предрасполагающие к рахиту
|
Со стороны матери |
Со стороны ребёнка |
|
Возраст матери <17 и >35 лет Токсикозы беременности Экстрагенитапьная патология (обменные заболевания, патология ЖКТ, почек) Дефекты питания во время беременности и лактации (дефицит белка, кальция, фосфора, витаминов D, В1, В2, В6) Несоблюдение режима дня (гиподинамия, недостаточная инсоляция) Неблагоприятные социально-бытовые условия |
Время рождения ребёнка (чаще болеют дети, рождённые с июля по декабрь) Недоношенность, морфофункциональная незрелость Большая масса при рождении (>4 кг) «Бурная» прибавка в массе в первые 3 мес жизни Раннее искусственное и смешанное вскармливание неадаптированными молочными смесями Недостаточное пребывание на свежем воздухе Малая двигательная активность (тугое пеленание, отсутствие ЛФК, массажа) Заболевания кожи, печени, почек Синдром мальабсорбции Приём противосудорожных препаратов (фенобарбитал и др.) |
Биологическая роль витамина D связана с его участием в процессах обмена кальция и фосфора. Метаболиты витамина D ускоряют всасывание кальция в кишечнике, увеличивая его концентрацию в крови, что стимулирует адекватную минерализацию костной ткани. В этом процессе также участвуют продуцируемый паращитовидными железами паратгормон и кальцитонин — гормон С-клеток щитовидной железы.
Основные физиологические функции витамина D:
• поддержание концентрации кальция в организме на постоянном уровне;
• регуляция всасывания ионов кальция и фосфора в кишечнике, отложение их в костях;
• усиление реабсорбции кальция и фосфора в почечных канальцах;
• способствование своевременному достижению пиковой костной массы;
• модулирование физиологических процессов;
• стимуляция иммунитета;
• поддержание мышечного тонуса;
• гормоноподобное действие метаболита витамина Dr
В женском и коровьем молоке витамин D содержится в очень небольших концентрациях, которые не покрывает потребности растущего организма. Вот почему дети раннего возраста нуждаются в дополнительном поступлении витамина D. Источники витамина D (рис. 11-1);
• продукты животного происхождения; желтки яиц, сливочное масло, маргарин, молоко, некоторые сорта рыб (треска, тунец, палтус, лосось), печень, рыбий жир. В этих продуктах он представлен в виде витамина D3(холекаль- циферола);
• продукты растительного происхождения; растительные масла, ростки пшеницы. В этих продуктах он представлен в виде витамина D2(эргокальциферола).
ПАТОГЕНЕЗ
Витамин D, поступающий в организм с пищей, соединяется с α2-глобулином и поступает в печень, где под действием фермента 25-гидроксалазы превращается в биологически активный метаболит — 25-гидроксихолекальциферол (25-OH-D3), (кальцидиол). Этот метаболит поступает из печени в почки, где под влиянием фермента 1α-гидроксилазы из него синтезируется 2 метаболита:
• 1,25-дигидроксихолекальциферол [1,25-(OH)2-D3] (кальцитриол), который в 5-10 раз активнее витамина D. Это быстродействующее активное соединение, играющее ключевую роль в регуляции всасывания кальция в кишечнике и доставке его к органам и тканям.
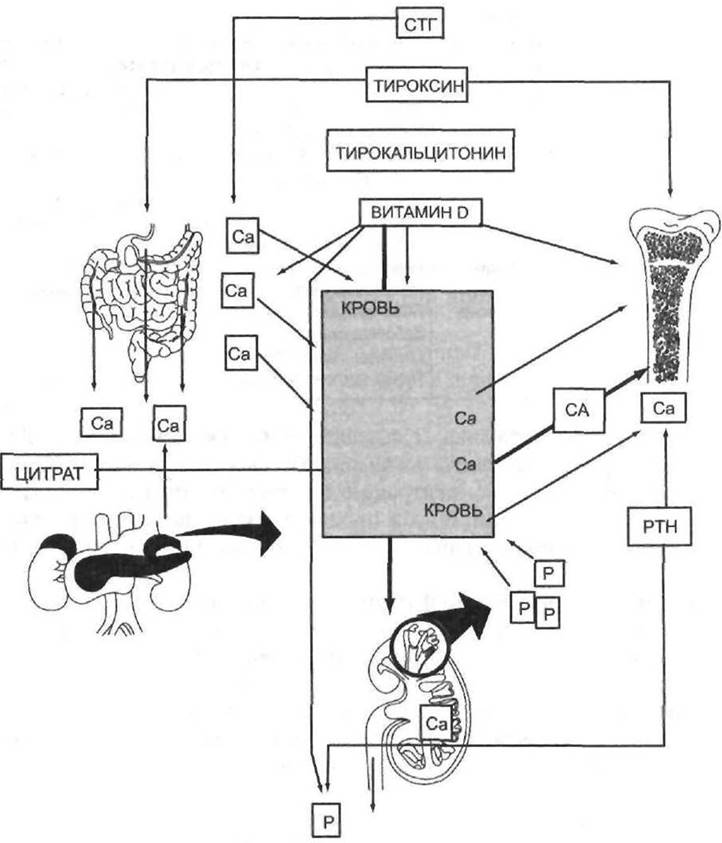
Рис. 11-1. Обмен кальция в организме.
• 24,25-дигидроксихолекальциферол [24,25-(OH)2-D3], который обеспечивает фиксацию кальция и фосфатов в костной ткани, подавляет секрецию парат- гормона. Это длительнодействующее соединение, контролирующее минерализацию кости при достаточной доставке кальция к участкам её образования.
Концентрация кальция в сыворотке крови является постоянной величиной и составляет 2,25-2,7 ммоль/л. В норме концентрации кальция и фосфора поддерживаются в соотношении 2:1, что необходимо для правильного формирования скелета. Кальций в крови находится в 2 формах — ионизированной и связанной с белком.
Всасывание ионов кальция осуществляет эпителий тонкой кишки при участии кальций-связывающего белка, синтез которого стимулирует активный метаболит витамина D — 1,25-(OH)2-D3. Он необходим наряду с гормонами щитовидной и паращитовидных желёз для нормального окостенения и роста скелета. Недостаток витамина D приводит к снижению уровня активного метаболита в сыворотке крови, что нарушает всасывание ионов кальция в кишечнике, их реабсорбцию почечными канальцами, а также снижает активность резорбции кальция и фосфора из кости, что может привести к гипокальциемии.
Снижение уровня ионизированного кальция в плазме крови приводит к стимуляции рецепторов паращитовидных желёз, что стимулирует продукцию парат-гормона. Основной эффект паратгормона — активация рассасывающих костную ткань остеокластов и торможение синтеза коллагена в остеобластах. В результате происходит мобилизация кальция из костной ткани в кровь (компенсация гипо- кальциемии) и образование необызвествлённой кости, что вызывает развитие остеопороза, а затем остеомаляции. Одновременно паратгормон снижает реабсорбцию фосфатов в канальцах почек, вследствие чего фосфор выводится с мочой, развиваются гиперфосфатурия и гипофосфатемия (более ранний признак, чем гипокальциемия). Снижение содержания фосфора в плазме крови ведёт к замедлению окислительных процессов в организме, что сопровождается накоплением недоокисленных метаболитов и развитием ацидоза. Ацидоз также препятствует обызвествлению костей, поддерживая фосфорно-кальциевые соли в растворённом состоянии. Основные патологические изменения при рахите отмечают в метаэпифизарных зонах костей. Они размягчаются, искривляются, истончаются. Наряду с этим происходит разрастание неполноценной (необызвествлённой) остеоидной ткани.
Кальцитонин — мощный антагонист паратгормона. Он снижает количество и активность остеокластов, тормозит резорбцию кости, обеспечивает возврат кальция в костную ткань и подавляет секрецию паратгормона. Секреция кальцитонина усиливается при повышении концентрации кальция в крови и уменьшается при его снижении.
В развитии рахита, помимо нарушения минерального обмена, важны нарушения жирового и углеводного обмена, в частности, уменьшение образования цитратов из пировиноградной кислоты, поскольку снижение концентрации лимонной кислоты нарушает транспорт кальция в кровь. Кроме того, при рахите снижается реабсорбция аминокислот в почках, развивается аминоацидурия, нарушения белкового обмена ухудшают всасывание кальция и фосфатов.
Наиболее существенными звеньями патогенеза рахита считают:
• нарушение образования холекальциферола в коже;
• нарушение фосфорно-кальциевого обмена в печени, почках;
• недостаточное поступление витамина D.
КЛИНИЧЕСКАЯ КАРТИНА
Рахит - заболевание всего организма со значительным нарушением функций ряда органов и систем. Первые клинические признаки обнаруживают у детей 2-3 мес. У недоношенных болезнь манифестирует раньше (с конца 1-го мес).
Поражение нервной системы
Функциональные нарушения нервной системы — начальные симптомы заболевания. Они проявляются в виде беспокойства, плаксивости, нарушения сна, вздрагиваний во сне, выраженной потливости. Особенно сильно потеет голова в области затылка. Клейкий пот раздражает кожу, появляется зуд. Ребёнок трётся головой о подушку, и, как следствие, появляется облысение затылка — характерный признак начинающегося рахита.
Важным симптомом со стороны нервной системы является гиперестезия. Часто при попытке взятия на руки ребёнок плачет, беспокоится.
При тяжёлом рахите отмечают изменения ЦНС: общая двигательная заторможённость, дети становятся малоподвижными, медлительными, затрудняется выработка условных рефлексов.
Поражение костной системы
Характерно поражение всего скелета, но клинические проявления более выражены в тех костях, которые в данном возрасте растут наиболее интенсивно. Так, при возникновении рахита в первые 3 мес жизни изменения проявляются со стороны костей черепа. При развитии болезни в срок с 3 до 6 мес изменения обнаруживаются в костях грудной клетки. При заболевании рахитом детей старше 6 мес поражаются кости конечностей и таза.
Отмечают 3 варианта изменения костей:
• остеомаляцию;
• остеоидную гиперплазию;
• остеопороз.
Симптомы остеомаляции
• Поражение костей черепа. Отмечают размягчение краёв большого родничка и швов, краниотабес [участки размягчения тела кости черепа (чаще всего поражается затылочная кость)]. Ощущение, получаемое при надавливании на эти участки, можно сравнить с надавливанием на пергамент или фетровую шляпу. Мягкость костей черепа приводит к возникновению его деформаций: уплощению затылка или боковой поверхности в зависимости от того, как ребёнок больше лежит.
• Поражение костей грудной клетки. В результате размягчения рёбер формируются гаррисонова борозда (по месту прикрепления диафрагмы отмечают втяжение рёбер, нижняя апертура грудной клетки развёрнута), искривление ключиц. Грудная клетка сдавлена с боков, грудина выступает вперёд или западает.
• Поражение костей конечностей. Отмечают их искривление. Ноги ребёнка приобретают О- или Х-образную форму.
Проявления остеоидной гиперплазии
• Поражение костей черепа. Отмечают увеличение лобных, теменных, затылочных бугров.
• Поражение костей грудной клетки. Формирование рахитических «чёток» на рёбрах (V-VIII рёбра) в месте перехода костной ткани в хрящевую.
• Поражение костей конечностей. Появление «браслеток» в области запястья, «нитей жемчуга» на пальцах.
В табл. 11-3 представлены основные варианты поражения костной системы при рахите.
Таблица 11-3. Изменения костной системы при рахите
|
Отдел скелета |
Костные деформации |
|
Голова |
Краниотабес (размягчение участков теменных костей, реже — участков затылочной кости) Деформация костей черепа Лобные и теменные бугры Нарушение соотношения между верхней и нижней челюстями Позднее закрытие большого родничка, нарушение прорезывания зубов (несвоевременное, неправильное), дефекты эмали зубов, склонность к кариесу |
|
Грудная клетка |
Деформация ключиц (усиление кривизны) Рёберные «чётки» (полушаровидное утолщение в месте перехода хрящевой части ребра в костную) Расширение нижней апертуры и сужение верхней, сдавление грудной клетки с боков Ладьевидные углубления на боковых поверхностях грудной клетки Деформация грудины («куриная грудь», «грудь сапожника») |
|
Верхние конечности |
Искривление плечевой кости и костей предплечья Деформация в области суставов: «браслетки» (утолщение в области лучезапястных суставов), «нити жемчуга» (утолщение в области диафизов фаланг пальцев) |
|
Позвоночник |
Кифоз в нижней части грудного отдела Кифоз или лордоз в поясничном отделе Сколиоз в грудном отделе |
|
Кости таза |
Плоский таз Сужение входа в малый таз |
|
Нижние конечности |
Искривление бёдер вперёд и кнаружи Разнообразные искривления нижних конечностей (O- или Х-деформации, К-образные) Деформации в области суставов |
Мышечная система
Важные проявления рахита — слабость связочного аппарата и гипотония мышц. Слабость связочного аппарата приводит к «разболтанности» суставов, что даёт возможность больному производить движения большего объёма (например, лёжа на спине, ребёнок легко притягивает стопу к своему лицу и даже закидывает её за голову). Характерна поза больного — он сидит со скрещенными ногами и подпирает туловище руками. Гипотония мышц передней брюшной стенки проявляется распластанием живота с расхождением прямых мышц («лягушачий живот»). Нарушаются статические функции: дети позже начинают держать голову, сидеть, стоять, ходить, у них появляется «рахитический горб».
Нарушение функций других органов и систем
• У части детей в разгар рахита обнаруживают гипохромную анемию.
• Нередко отмечают увеличение печени и селезёнки (гепатолиенальный синдром).
• Изменения грудной клетки и гипотония мускулатуры приводят к расстройствам дыхания при рахите Н-Ш степени. У детей появляются одышка, цианоз, нарушается лёгочная вентиляция. Могут возникать участки ателектаза в лёгких, предрасполагающие к развитию пневмонии.
• Нарушения экскурсии грудной клетки, недостаточное сокращение диафрагмы приводят к нарушению гемодинамики, которые проявляются тахикардией, приглушением тонов сердца, функциональным систолическим шумом.
• В ряде случаев отмечают патологию со стороны пищеварительной и мочевой системы.
КЛАСИФИКАЦИЯ
Принципы классификации рахита
Степень тяжести
• I степень — лёгкая.
• II степень — средней тяжести.
• III степень — тяжёлая.
Период болезни
• Начальные проявления.
• Разгар.
• Стихание.
• Реконвалесценция.
• Остаточные явления.
Характер течения
• Острое.
• Подострое.
• Рецидивирующее.
Характер нарушения минерального обмена (Методические рекомендации М3 РФ, 1990)
• Кальципенический рахит.
• Фосфопенический рахит.
• Рахит без выраженных изменений содержания кальция и фосфора.
Периоды рахита
Период заболевания определяют по клинической картине, степени выраженности остеомаляции и биохимическим изменениям.
Начальный период
Чаще возникает на 2-3-м мес жизни и длится от 2-3 нед до 2-3 мес.
Характерны нарушения вегетативной нервной системы, и только в конце этого периода появляются изменения костной системы в виде податливости краёв большого родничка и стреловидного шва.
Со стороны мышечной системы отмечают гипотонию, запоры.
При биохимическом исследовании крови отмечают небольшое снижение содержания фосфора, уровень кальция остаётся нормальным. Характерно повышение активности щелочной фосфатазы.
Период разгара («цветущий» рахит)
Характерно прогрессирование поражений нервной и костной систем. Костные изменения выступают на первый план. Отмечают все 3 вида изменений (остеомаляцию, остеоидную гиперплазию, нарушение остеогенеза), но их выраженность зависит от тяжести и течения заболевания.
Кроме того, для периода разгара характерны:
❖ отчетливая мышечная гипотония;
❖ слабость связочного аппарата;
❖ увеличение печени и селезёнки;
❖ гипохромная анемия;
❖ функциональные нарушения со стороны других органов и систем.
Количество вовлечённых систем и выраженность их изменений зависит от тяжести процесса.
При биохимическом исследовании крови регистрируют значительно сниженные уровни кальция и фосфора, повышенную активность щелочной фосфатазы.
Период реконвалесценции
Отмечают обратное развитие симптомов рахита. Первыми исчезают симптомы поражения нервной системы, затем уплотняются кости, появляются зубы, исчезают изменения мышечной системы (нормализуются статические и моторные функции), уменьшаются размеры печени и селезёнки, восстанавливаются нарушения функций внутренних органов.
Увеличивается до нормальных значений уровень фосфора; концентрация кальция может оставаться сниженной, активность щелочной фосфатазы повышена.
Период остаточных явлений
Наблюдается у детей старше 2-3 лет. В этот период сохраняются лишь последствия рахита в виде деформации костей, которые указывают на то, что ребёнок перенёс заболевание в тяжёлой форме (II или III степени). Отклонений в лабораторных показателях минерального обмена не отмечают.
Благодаря последующим процессам перемоделирования костной ткани, наиболее активно протекающим после 3 лет, деформации трубчатых костей со временем исчезают. Деформации плоских костей уменьшаются, но остаются. У детей, перенёсших рахит, сохраняются увеличение теменных и лобных бугров, уплощение затылка, нарушение прикуса, деформации грудной клетки, костей таза.
Тяжесть течения рахита
I степень (лёгкая)
Небольшое количество слабовыраженных признаков рахита со стороны нервной и костной систем с вовлечением в процесс 1-2-го отделов скелета. Иногда наблюдают невыраженную гипотонию мышц.
После рахита I степени не отмечают остаточных явлений.
II степень (средней тяжести)
III степень (тяжёлая)
В настоящее время почти не встречается. Проявляется значительными изменениями со стороны ЦНС: нарушением сна, аппетита, заторможённостью, отставанием в развитии речи и двигательных навыков. Изменения костной системы имеют характер множественных, отчётливо выраженных деформаций (размягчение костей основания черепа, западение переносицы, «олимпийский» лоб, грубая деформация грудной клетки, конечностей, костей таза). Возможны переломы костей без смещения или с угловым смещением. Имеются выраженные изменения со стороны мышечной системы (нарушение статических функций). Значительно увеличиваются печень и селезёнка, имеются отчётливые функциональные нарушения сердечно-сосудистой системы, органов дыхания. ЖКТ, тяжёлая анемия.
Характер течения рахита
Острое течение
Быстрое нарастание симптомов, преобладание процессов остеомаляции над процессами остеоидной гиперплазии. Наблюдается чаще в первом полугодии жизни, особенно у недоношенных, имеющих избыточную массу тела, и часто болеющих детей.
Подострое течение
Медленное развитие заболевания. Отмечают преимущественно симптомы остеоидной гиперплазии: лобные и теменные бугры, «чётки» на рёбрах, «браслетки», «нити жемчуга». Краниотабес не характерен. Чаще встречается после 6 мес у детей повышенного питания и у получивших недостаточное количество витамина D в целях профилактики рахита.
Рецидивирующее течение
Периоды улучшения состояния сменяются обострениями рахитического процесса. Это может быть обусловлено ранним прерыванием лечения, наличием сопу- ствующих заболеваний, нерациональным питанием. Характерным рентгенографическим признаком является появление в зоне роста кости полос окостенения, количество которых соответствует числу обострений.
Нарушения минерального обмена при рахите
Кальципенический рахит
Помимо классических костных изменений с преобладанием остеомаляции отмечают симптомы повышенной возбудимости (тремор рук, нарушение сна, немотивированное беспокойство). Также у детей имеется выраженное расстройство вегетативной нервной системы (повышенная потливость, тахикардия, белый дермографизм).
При биохимическом исследовании крови на фоне значительного снижения уровня кальция обнаруживают высокую концентрацию паратгормона и пониженную концентрацию кальцитонина. Характерно повышенное выделение кальция с мочой.
Фосфопенический рахит
Отмечают общую вялость, заторможенность, выраженную мышечную гипотонию и слабость связочного аппарата, «лягушачий живот», признаки гиперплазии остеоидной ткани.
Характерны выраженная гипофосфатемия, высокий уровень паратгормона и кальцитонина в сыворотке крови, в моче — гиперфосфатурия.
Рахит без выраженных изменений концентраций кальция и фосфора в крови
У больных этой формой рахита, как правило, не бывает отчётливых клинических изменений нервной и мышечной систем. Характерно подострое течение заболевания с признаками гиперплазии остеоидной ткани (теменные и лобные бугры).
Примеры формулировки диагноза
• Рахит I, начальный период, острое течение.
• Рахит I, период разгара, подострое течение.
• Рахит I, период реконвалесценции, подострое течение.
• Рахит II, период разгара, острое течение.
• Рахит II, период разгара, рецидивирующее течение.
• Рахит III, период разгара, острое течение.
ДИАГНОСТИКА
• Анамнез (факторы риска).
• Клинические данные.
• Лабораторные данные.
• Рентгенологические данные.
Анамнез
• Указание на неблагоприятное течение антенатального периода развития.
• Недоношенность.
• Высокие массо-ростовые показатели при рождении и темпы их прибавок.
• Рождение в осенне-зимний период.
• Двойня.
• Раннее неправильное искусственное или смешанное вскармливание.
• Качественная неполноценность питания.
• Данные о плохих материально-бытовых условиях.
• Лечение противосудорожными препаратами.
• Отсутствие специфической профилактики рахита.
Клинические проявления
Выраженность симптомов зависит от периода, тяжести и характера течения заболевания.
• Симптомы поражения нервной системы.
❖ Изменение эмоционального статуса:
- пугливость:
- вздрагивания;
- капризность.
❖ Вегетативные расстройства:
- чрезмерная потливость;
- красный дермографизм;
- секреторные и дискинетические расстройства ЖКТ.
❖ Отставание психомоторного развития.
• Симптомы поражения костной системы:
Проявления остеомаляции (преобладают при остром течении заболевания):
- податливость краёв большого родничка, костей, образующих швы;
- уплощение затылка;
- краниотабес;
- размягчение и податливость рёбер (образование борозды Гаррисона, расширение нижней апертуры грудной клетки, деформация грудной клетки — «куриная грудь»);
- «грудь сапожника»;
- О- или Х-образное искривление голеней;
- плоский таз;
- «олимпийский» лоб.
❖ Проявления остеоидной гиперплазии (преобладают при подостром течении заболевания):
- образование лобных и теменных бугров;
- образование рёберных «чёток»;
- вздутие метафизов трубчатых костей предплечий («браслетки»);
- утолщение на фалангах пальцев («нити жемчуга»).
❖ Симптомы гипоплазии костной ткани (нарушенного остеогенеза):
- позднее закрытие родничков и швов;
- нарушение прорезывания зубов (срок, порядок);
- отставание роста трубчатых костей в длину (задержка статомоторных функций);
- несоответствие паспортного возраста биологическому (нарушение сроков окостенения).
• Проявления мышечной гипотонии.
❖ Симптом «складного ножа».
❖ Дряблые плечи.
❖ Функциональный кифоз в поясничном отделе. о «Лягушачий живот».
❖ Задержка моторного развития.
❖ Общая двигательная заторможённость.
❖ Вялость.
• Поражение других систем органов.
❖ Сердечно-сосудистой.
Дыхательной системы.
❖ ЖКТ.
❖ Нарушение кроветворения и т.д.
Лабораторные исследования
Общий анализ крови
Гипохромная анемия, редко — тяжёлая анемия Якша-Гайема.
Биохимическое исследование крови;
• диспротеинемия (гипоальбуминемия, гипер-α1- и α2-глобулинемия);
• гипогликемия;
• фазовые изменения концентраций кальция и фосфора;
• повышение активности щелочной фосфатазы;
• ацидоз.
При активном рахите отмечают:
• снижение содержания фосфора в плазме крови до 0,6-0,8 ммоль/л;
• снижение содержания кальция в плазме крови (общего — до 2 ммоль/л и ионизированного — до 1 ммоль/л);
• увеличение концентрации щелочной фосфатазы в сыворотке крови;
• снижение кальцидиола (25-OH-D3) ниже 40 нг/мл;
• снижение кальцитриола [1,25-(OH)2-D3] ниже 10-15 пг/мл;
• гипераминоацидурию более 10 мг/кг;
• гиперфосфатурию до 0,5-1 мл при норме 0,1-0,25 мл;
• компенсированный метаболический ацидоз с дефицитом оснований до 5-10 ммоль/л;
• повышение активности перекисного окисления липидов.
Рентгенологическое исследование
В период разгара выявляют (рис. 11-2, см. цв. вклейку):
• поражение трабекулярных костей, особенно в эпифизарных зонах:
• нечёткие контуры и разлохмаченность концов зон предварительного обызвествления;
• блюдцеобразное расширение метафизов;
• появление зон перестройки (зоны просветления Лоозера) в местах большой нагрузки;
• исчезновение ядер окостенения в эпифизах вследствие потери костной структуры;
• иногда — переломы по типу «зелёной веточки».
В период реконвалесценции в зоне роста костей появляются полосы окостенения, количество которых соответствует числу обострений.
Дифференциальная диагностика
Врождённая ломкость костей, или несовершенный остеогенез (osteogenesis imperfecta)
Заболеванию характерна триада симптомов:
❖ ломкость костей (переломы вызывают минимальные воздействия, характерна их малая болезненность, вследствие чего они могут быть не замечены родителями);
❖ голубые склеры;
❖ снижение слуха (вследствие неправильного строения капсулы лабиринта).
Кроме того, у больных нередко отмечают синеватую кайму на зубах.
При рентгенологическом исследовании обнаруживают места переломов, остеопороз, чёткие границы зон роста кости. Основные биохимические показатели в норме.
Хондродистрофия
Врождённое заболевание, обусловленное отсутствием зоны разрастания хряща.
Больные имеют характерный вид с рождения: короткие, не соответствующие длине туловища конечности, большая, с выступающим лбом и вдавленной переносицей голова, короткая шея. Кисти рук в виде трезубца. Кожа на конечностях образует крупные складки. Отмечают большой живот, лордотическое искривление осанки.
При рентгенологическом исследовании отмечают утолщение коркового слоя кости при чётких границах зон роста.
Отсутствуют отклонения биохимических показателей.
Гипотиреоз
В его основе лежит полная или частичная тиреоплазия.
Характерен внешний вид больных: лицо круглое, большой язык нередко высунут изо рта, слюнотечение. Кожа сухая, бледная, «мраморная». Пастозность подкожной клетчатки («слизистый отёк»). Живот большой, отмечается значительное отставание в психомоторном развитии.
На рентгенограммах обнаруживают чёткие зоны роста костей, замедленное появление точек окостенения.
Отмечают снижение концентраций Т3 и Т4 в сыворотке крови.
Регистрируют изменения ткани щитовидной железы при УЗИ.
Наследственные рахитоподобные заболевания
Существует группа рахитоподобных заболеваний, при которых имеются костные деформации, сходные с рахитом (болезнь Де-Тони-Дебре-Фанкони, почечный канальцевый ацидоз, витамин D-резистентный рахит).
Рахитоподобные заболевания являются тубулопатиями, при которых нарушен транспорт различных веществ в результате повреждения канальцев почек.
Нарушение реабсорбции форфора и бикарбонатов в канальцах приводит к гипо- фосфатемии, гиперхлоремическому метаболическому ацидозу. Хронический метаболический ацидоз способствует деминерализации костей и гиперкальциурии, что приводит к изменениям костной ткани.
Характеристика основных рахитоподобных заболеваний представлена в табл. 11-4.
Таблица 11-4. Дифференциально-диагностические признаки витамин D-дефицитного рахита и рахитоподобных заболеваний (Новиков П.В., 1998)
|
Признаки |
Витамин D- дефицитный рахит |
Витамин D- резистентный рахит |
Почечный тубулярный ацидоз |
Болезнь Де-Тони- Дебре-Фанкони |
|
Наследование |
Не прослеживается |
Доминантное. Сцепленное с Х-хромосомой |
Спорадические случаи. Возможно аутосомно- рецессивное или аутосомно-доминантное |
Аутосомно- рецессивное, возможно аутосомно- доминантное |
|
Сроки манифестации |
От 1,5 до 3 мес |
От 15 до 18 мес |
От 5-6 мес до 2-3 лет |
От 2,5 до 3 лет |
|
Первые клинические проявления |
Изменения со стороны нервной системы, раздражительность, плаксивость, нарушение сна, потливость, снижение аппетита, мышечная гипотония |
Выраженная деформация нижних конечностей, рахитические «браслетки», мышечная гипотония нижних конечностей |
Полиурия, полидипсия, раздражительность, плаксивость, резкие, мышечные боли, мышечная гипотония |
Беспричинные повышения температуры. Полиурия, полидипсия. Мышечные боли |
|
Специфические признаки |
Костные изменения: краниотабес, лобные бугры, рахитические «чётки», «браслетки», О- и Х-образные деформации голеней |
Прогрессирующая варусная деформация голеней |
Полиурия, полидипсия, мышечная гипотония (до атонии), адинамия. Увеличение печени. Запоры. Вальгусная- деформация голеней |
Периодическая лихорадка, прогрессирующие множественные костные деформации. Увеличение размеров печени. Артериальная гипотония. Склонность к запорам |
|
Физическое развитие |
Без особенностей |
Дефицит роста при неизмененной массе |
Сочетание низкого роста и резко пониженного питания |
Сочетание низкого роста и резко пониженного питания |
|
Кальций в сыворотке крови |
↓ |
Норма |
Норма |
Чаще норма |
|
Фосфаты в сыворотке крови |
↓ |
↓↓↓ |
↓ |
↓↓↓ |
|
Калий в плазме крови |
Норма |
Норма |
↓ |
↓ |
|
Натрий в плазме крови |
Норма |
Норма |
↓ |
↓ |
|
КОС |
Норма или компенсированный метаболический ацидоз |
Метаболический ацидоз |
Выраженный компенсированный метаболический ацидоз |
Выраженный метаболический ацидоз |
|
Аминоацидурия |
Имеется |
Норма |
Норма |
Выраженная |
Окончание табл. 11-4
|
Фосфатурия |
Имеется |
Значительная |
Умеренная |
Значительная |
|
Кальциурия |
Снижена |
Норма |
Значительная |
Снижена |
|
Рентгенограмма костей скелета |
Отсутствие линии препараторного обызвествления, симптом «факела», бокаловидное расширение метафизов. Остеопороз |
Грубые бокаловидные деформации метафизов. Утолщение коркового слоя периоста |
Острый системный остеопороз, смазанность контуров метафизов. Нередко концентрическая атрофия кости |
Выраженный остеопороз. Трабекулярная исчерпанность в дистальных и проксимальных отделах диафизов |
|
Эффект от лечения витамином D |
Высокий, дозы умеренные, длительность 4-6 нед |
Удовлетворительный, дозы большие, принимают постоянно |
Незначительный |
Удовлетворительный, дозы большие, принимают постоянно |
ПРОФИЛАКТИКА
Выделяют анте~ и постнатальную специфическую и неспецифическую профилактику рахита.
Антенатальная профилактика
Антенатальную профилактику рахита следует начинать задолго до родов. Беременная должна соблюдать режим дня, достаточно отдыхать днём и ночью. Очень важно не менее 2-4 ч ежедневно (в любую погоду) находиться на свежем воздухе, рационально питаться. В ежедневном рационе беременной должно присутствовать не менее 180-200 г мяса, 100 г рыбы, 150 г творога, 30 г сыра, 0,5 л молока или кисломолочных продуктов. Продукты должны содержать достаточное количество витаминов и микроэлементов. Беременным из группы риска (нефропатия, сахарный диабет, гипертоническая болезнь, ревматизм) необходимо с 32-й нед беременности дополнительно назначать витамин D3(холекальциферол) в дозе 200-400 ME в течение 8 нед вне зависимости от времени года.
Рекомендуется приём препаратов кальция (по возможности одновременно с молочными продуктами).
Постнатальная неспецифическая профилактика
Постнатальная неспецифическая профилактика рахита предусматривает организацию правильного питания новорождённого. Идеальным является естественное грудное вскармливание. Для обеспечения успешной и продолжительной лактации женщина должна соблюдать режим дня и правильно питаться.
При отсутствии грудного молока следует рекомендовать современные адаптированные смеси, сбалансированные по содержанию кальция и фосфора (соотношение 2:1 и более) и содержащие холекальциферол (витамин D3).
Особое внимание следует уделить физическому развитию ребёнка, закаливанию. Помимо прогулок на свежем воздухе и водных процедур при рахите применяют лечебную гимнастику и массаж с соблюдением принципов систематичности, регулярности, длительности лечения, постепенного равномерного увеличения нагрузки в течение года.
Постнатальная специфическая профилактика
Специфическую профилактику рахита у доношенных проводят всем детям независимо от вскармливания в осенне-зимне-весеннее время на протяжении первых 2 лет жизни. Для специфической профилактики рахита используют препараты, содержащие холекальциферол: водорастворимый и масляный витамин D3
Водорастворимый витамин D, быстрее всасывается из ЖКТ, хорошо переносится и удобно дозируется (в 1 капле содержится около 500 ME холекальциферола). Препарат показан недоношенным детям с незрелостью ферментов кишечника.
Профилактическая доза у здоровых доношенных детей раннего возраста составляет 400-500 МЕ/сут, начиная с 4-недельного возраста. Витамин D с профилактической целью целесообразно назначать и летом при недостаточной инсоляции (пасмурная, дождливая погода). В климатических регионах России с низкой солнечной активностью (северные регионы России, Урал и др.) профилактическая доза витамина D может быть увеличена до 1000 МЕ/сут. Детям из группы риска профилактическая доза составляет 1000 МЕ/сут в течение месяца, затем 500 ME в течение 2 лет жизни.
Специфическую профилактику рахита у детей с недоношенностью I—II степени проводят с 10-14-го дня жизни по 400-1000 ME витамина D в сут в течение первых 2 лет, исключая летние месяцы. При недоношенности III степени после установления энтерального питания назначают 1000 ME витамина D ежедневно в течение первого года жизни, на втором — по 500 ME, исключая летние месяцы.
Противопоказаниями к назначению профилактической дозы витамина D могут стать идиопатическая кальциурия (болезнь Уильямса-Бурне), гипофосфатазия, органическое поражение ЦНС с симптомами микроцефалии и краниостеноза.
Дети с малыми размерами или ранним закрытием большого родничка имеют лишь относительные противопоказания к назначению витамина D. При нормальных показателях прироста окружности головы, отсутствии неврологической симптоматики и признаков органической патологии ЦНС специфическую профилактику рахита у таких детей проводят по обычной методике. В отдельных случаях можно отсрочить специфическую профилактику рахита, начав приём витамина D с 3-4 мес жизни.
ЛЕЧЕНИЕ
Цели лечения
• Устранение дефицита витамина D.
• Нормализация фосфорно-кальциевого обмена.
• Ликвидация ацидоза.
• Усиление процессов образования костной ткани.
• Коррекция обменных нарушений.
Немедикаментозное лечение
Рациональное питание
Оптимальным является грудное вскармливание, поскольку в женском молоке кальций и фосфор содержатся в оптимальном для всасывания соотношении. Для смешанного или искусственного вскармливания больных рахитом детей применяют адаптированные смеси, содержащие профилактические дозы витамина D (400 ME в 1 л) и комплекс других витаминов. Целесообразно использование кисломолочных смесей (НАН кисломолочный, АГУ-1 кисломолочный) в количестве 1/2-1/3 суточного объёма. Очень важно своевременное введение в рацион фруктовых и овощных соков, овощных отваров, желтка куриных яиц, творога, прикорма. В качестве первого прикорма настоятельно рекомендуют овощное пюре, которое вводится с 4-4,5 мес. Второй прикорм — каша на овощном отваре или с добавлением овощей и фруктов. С 5 мес целесообразно назначать печень в виде суфле, с 6-6,5 мес — мясной фарш.
Контроль рациона ребёнка осуществляют с помощью регулярных (1-2 раза в нед) расчётов питания с последующей его коррекцией. Если ребёнок находится на грудном вскармливании, необходимо уделять внимание питанию матери.
Содержание кальция в различных продуктах представлено в табл. 11-5.
Таблица 11-5. Содержание кальция в продуктах питания (Марова Е.И., Родионова С.С., Рожинская Л.Я., 1997)
|
Продукт, 100 г |
Содержание кальция, мг |
Продукт, 100 г |
Содержание кальция, мг |
|
Молоко |
120 |
Капуста |
60 |
|
Сметана |
100 |
Салат |
83 |
|
Йогурт |
120 |
Лук зелёный |
60 |
|
Творог |
150 |
Фасоль зелёная |
40 |
|
Сыр (твёрдый) |
600 |
Оливки зелёные |
77 |
|
Сыр (плавленый) |
300 |
Апельсины |
35 |
|
Яйцо |
55 |
Сушёные яблоки |
45 |
|
Хлеб белый |
30 |
Инжир |
57 |
|
Хлеб чёрный |
60 |
Курага |
170 |
|
Рыба отварная |
30 |
Изюм |
56 |
|
Говядина |
30 |
Миндаль |
254 |
|
Рыба вяленая (с костями) |
3000 |
Арахис |
70 |
|
- |
- |
Кунжут |
1150 |
Режим
Организация правильного режима дня ребёнка предусматривает достаточный отдых, устранение различных раздражителей (яркого света, шума и др.). Необходимо достаточное по времени (≥2-3 ч ежедневно) пребывание на свежем воздухе, регулярное проветривание жилой комнаты.
Массаж и лечебная физкультура
Через 2 нед после начала медикаментозной терапии в комплексное лечение включают ЛФК и массаж в течение 1,5-2 мес, которые способствуют ускоренному восстановлению тонуса мышц и предупреждают нарушение осанки и развитие плоскостопия.
Бальнеотерапия
Применяют после окончания медикаментозного лечения.
Хвойные ванны назначают легковозбудимым детям (рассчитывают 1 ч. л. жидкого экстракта на 10 л воды, температура 45 °С) ежедневно. Курс состоит из 10-15 процедур длительностью 8-10 мин.
Солёные ванны рекомендуют вялым, малоподвижным детям, имеющим мышечную гипотонию (рассчитывают 2 ст. л. морской или поваренной соли на 10 л воды; курс состоит из 8-10 процедур по 3-5 мин). Отмечают интенсификацию обменных процессов, повышение потребления кислорода и выделения углекислого газа После ванны ребёнка омывают тёплой пресной водой.
Курсы бальнеотерапии проводят 2-3 раза в год.
Медикаментозная терапия
Назначают водный (аквадетрим*) или масляный (вигантол*) раствор холекаль- циферола в дозе 2500-5000 ME курсами 30-45 дней. Масляные растворы усваиваются хуже, их эффект менее продолжителен.
При наличии у больных рахитом сопутствующих острых заболеваний (ОРВИ, пневмонии) приём витамина D следует приостановить на время лихорадки (обычно 2-3 дня). После нормализации температуры лечение должно быть продолжено.
После окончания лечения назначают профилактический приём витамина D3в дозе 200-400 ME с октября по апрель в течение 2-2,5 лет.
У детей старше года можно использовать препараты рыбьего жира.
Препараты витамина D назначают в сочетании с витаминами группы В (В1, В2, В6), С, А, Е. Особенно важна комбинация с витаминами В2 и С, так как при их дефиците эффекта от лечения витамином D может не быть.
Для нормализации функции паращитовидных желёз и уменьшения выраженности вегетативных симптомов в комплексное лечение рахита включают препараты калия и магния (панангин*, аспаркам*) из расчёта 10 мг/кг массы тела в сут в течение 3-4 нед.
Для стимуляции метаболических процессов, улучшения весо-ростовых показателей, устранения мышечной гипотонии назначают оротат калия по 10-20 мг/кг в сут, карнитин по 2-3 капли 1 раз в день в течение 1-3 мес.
Детям, находящимся на естественном вскармливании, и недоношенным рекомендуют 2-3-недельные курсы препаратов кальция, доза которых зависит от возраста, тяжести костных и обменных нарушений. В табл. 11-6 представлено содержание кальция в различных препаратах. Для коррекции обмена фосфора используют кальция глицерофосфат или остеогенон* (178 мг кальция и 82 мг фосфора в одной таблетке) в течение 3-4 нед.
Таблица 11-6. Содержание кальция в различных препаратах (Рожинская Л.Я., Родионова С.С., Марова Е.И., 1997)
|
Препараты кальция |
Содержание кальция, мг/г соли |
|
Карбонат кальция |
400 |
|
Фосфат кальция трёхосновной |
400 |
|
фосфат кальция двухосновной ангидрат |
290 |
|
Хлорид кальция |
270 |
|
Фосфат кальция двухосновной дигидрат |
230 |
|
Цитрат кальция |
211 |
|
Глицерофосфат кальция |
191 |
|
Лактат кальция |
130 |
|
Глюконат кальция |
90 |
Для улучшения всасывания солей кальция и фосфора в кишечнике применяют цитратную смесь (кислота лимонная 2,1 г; натрия цитрат 3,5 г; вода дистиллированная 100 мл) в течение 10-12 дней по 1 ч. л. 3 раза в день. Лимонная кислота способствует поддержанию кислой реакции в кишечнике, образует растворимый и легкоусваяемый комплекс цитрата кальция.
Во время лечения витамином D периодически проводят пробу Сулковича, определяющую выделение кальция с мочой, а также оценивают содержание кальция в плазме крови для своевременного выявления гиперкальциемии.
Показания для госпитализации
Тяжёлые формы рахита, протекающие на неблагоприятном фоне (недоношенные дети, имеющие соматические заболевания в стадии декомпенсации), а также необходимость дифференциальной диагностики с рахитоподобными заболеваниями при неэффективности стандартной терапии.
ДИСПАНСЕРИЗАЦИЯ
Дети, перенёсшие рахит I степени, наблюдаются педиатром до 2 лет, а перенёсшие рахит II-III степени — в течение 3 лет. Все дети подлежат ежеквартальному осмотру.
По показаниям педиатр может назначить биохимическое исследование крови (определение содержания кальция, фосфора и щелочной фосфатазы), денситометрию или рентгенографию костей, консультировать ребёнка у ортопеда, хирурга.
Рахит не является противопоказанием для профилактических прививок. После окончания лечения витамином D ребёнок может быть вакцинирован.
ПРОГНОЗ
При своевременных диагностике и лечении нетяжёлых форм рахита прогноз для жизни и здоровья благоприятный. При тяжёлом течении болезни и рецидивирующем процессе прогноз для здоровья относительно благоприятный, так как могут сохраняться грубые нарушения опорно-двигательного аппарата, требующие наблюдения и лечения у ортопеда, хирурга.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Детские болезни / Под ред. А.А. Баранова — М.: ГЭОТАР-МЕД, 2002.
Доскин В.А., Косенкова Т.В., Авдеева Т.Г. и др. Поликлиническая педиатрия. - М., 2002.
Запруднов А.М., Григорьев К.И., Харитонова Л.А. Детские болезни. — М.: ГЭОТАР-МЕД, 2004. - T. 1.
Запруднов А.М., Григорьев К.И. Рахит у детей. — М., 1997.
Коровина Н.А., Захарова И.Н. Современные подходы к профилактике и лечению нарушений фосфорно-кальциевого обмена у детей. — М., 2000.
Профилактика и лечение рахита у детей. — М., 1998.
Новиков П.В. Рахит и рахитоподобные заболевания у детей: профилактика, превентивная терапия. — М., 1998.
Новиков П.В. Витамин D-дефицитный рахит у детей: особенности современного течения, профилактики и лечения // Вопросы детской диетологии. — 2003. — T. 1. — № 2. — С. 39-46.
Романюк ФП., Алферов В.П., Колмо Е.А., Чугунова О.В. Рахит. - СПб., 2002.
Святкина К.А., Хвуль А.М., Рассолова М.А. Рахит. — М., 1964.
Струков В.И. Рахит у недоношенных детей. — Terpol, Польша, 1999.
Клинические рекомендации. Стандарты ведения больных. — М.: ГЭОТАР-МЕД, 2006. — 928 с.